#Elshimy
Text
Egypt’s female social media influencers face arrest, jail on ‘morality’ charges
France 24 - International breaking news, top stories and headlines
/ Middle East
WOMEN’S RIGHTS
Egypt’s female social media influencers face arrest, jail on ‘morality’ charges
Issued on: 11/04/2023 - 11:22
A screengrab from Salma Elshimy's Instagram account featuring photos of the Egyptian model and influencer.
A screengrab from Salma Elshimy's Instagram account featuring photos of the Egyptian model and influencer. © almaelshimy, Instagram
Text by:
Bahar MAKOOI
4 min
Egyptian authorities have since 2020 carried out a campaign to silence female social media influencers, using a cybercrime law to detain them on vague charges such as violating “public morals” and “undermining family values”. Last week, TikTok celebrity Salma Elshimy became the latest in a growing list of women to fall foul of the authorities over social media posts.
Elshimy had just landed at Cairo International Airport when she was arrested on April 3 on charges of inciting “debauchery” and “violating family values” through her social media posts. The Egyptian model and influencer with an audience of 3.3 million TikTok followers was returning from a trip to Dubai, where she filed a residency application ahead of a planned move.
Her arrest was reported by a photographer from the United Arab Emirates, who informed the Egyptian news website Mada. According to Qatar-based Middle East Monitor, Egypt’s public prosecutor ordered that she be detained for four days on charges of “spreading immorality” and publishing videos and photographs that “contradict social morals and values”.
Lawyer Hany Sameh, a member of the Lawyers Syndicate’s committee on freedoms who has worked on similar cases in the past, described the accusations against Elshimy as “vague”. In an interview with Mada, he said they stemmed from “vestiges of regressive male chauvinism that is uncompromising against women”.
Such arrests are increasingly common in President Abdel Fattah al-Sisi’s Egypt, noted Amr Magdi, a senior researcher at Human Rights Watch (HRW), in a Twitter post last week. “Egyptian authorities arrested yet another female influencer for 'debauchery' just because she posts photos we see in everyday life and TVs,” he wrote, adding that arrests of women on “morality” charges “have skyrocketed” under al-Sisi.
20 notes
·
View notes
Text
شاهد الفيديو المتسبب فى القبض على البلوجر سلمى الشيمي
الفيديو المتسبب فى القبض على البلوجر سلمى الشيمي تداول أسم سلمى الشيمى في الساعات القليلة الماضية وذلك بعد نبأ القبض على البلوجر المصرية سلمى الشيمى
وذلك بعد رصد وزاره الداخلية لعدة فيديوهات للبةجر سلمى الشيمى منافية للاخلاق العامه وعادات وتقاليدالشعب المصرى.
القصة الكاملة لـ سلمى الشيمي وسبب القبض عليها
يبدو أن جنون الشهرة الذي أصيب الكثير من الفتيات جعلتهم يختارون الطريق السهل وذلك عن طريق…

View On WordPress
#. سلمى الشيمي Salma Elshimy mp3.#Salma Elshimy | سلمى الشيمي#أخبار سلمي الشيمي#اعترافات الموديل سلمي الشيمي#اكونت سلمى الشيمي انستقرام#البلوجر سلمي الشيمي#التحقيقات مع سلمي الشيمي#القبض على سلمى الشيمي#القبض علي سلمي الشيمي#الموديل سلمي الشيمي#تاريخ ميلاد سلمى الشيمي#تيك توك سلمي الشيمي#حبس سلمى الشيمي#حفل تكريم سلمى الشيمي#ديانة سلمى الشيمي#رقص اخر دلع سلمي الشيمي#رقص سلمي الشيمي#زوج سلمى الشيمي#سلمى الشامي مودل#سلمى الشيمى#سلمى الشيمي#سلمى الشيمي انستجرام#سلمى الشيمي بالحجاب#سلمى الشيمي زمان#سلمى الشيمي سقارة#سلمى الشيمي سقارة انستجرام#سلمى الشيمي صور#سلمى الشيمي عمرها#سلمى الشيمي في الهرم#سلمى الشيمي فيديو
4 notes
·
View notes
Text
1 note
·
View note
Photo




(via سلمى الشيمي في أحدث جلسة تصوير coming sooon 2021)
3 notes
·
View notes
Photo

Egyptian model arrested for taking pics at Giza Pyramid Salma Elshimy By CBS Cairo — Egyptian model Salma El-Shimy was arrested on Monday over a photo session in Saqqara, a prominent archaeological site in the city of Giza.
#a kagoma bobi wine#bbc news bobi wine uganda#bobi wine#bobi wine academic papers#bobi wine age#bobi wine and besigye#bobi wine and family#bobi wine and his family#bobi wine and kenzo#bobi wine and museveni#bobi wine arua news#bobi wine at cbs#bobi wine bikwase kyagulanyi#bobi wine biography#bobi wine bobi wange#bobi wine breaking news#bobi wine breaking news today#bobi wine brothers and sisters#bobi wine bukedde news#bobi wine bus dunia#bobi wine by far#bobi wine byekwaaso#bobi wine byekwaso#bobi wine c#bobi wine calorinal#bobi wine campaign#bobi wine cars#bobi wine children#bobi wine concert#bobi wine concert 2020
2 notes
·
View notes
Text
Retentissement de l'hépatite C sur la sexualité
Un nouvel article a été publié sur https://sexoblogue.fr/retentissement-hepatite-c-sexualite
Retentissement de l'hépatite C sur la sexualité
Les patients atteints d’#hépatite C chronique rencontrent fréquemment des difficultés sexuelles qui vont être différentes en fonction du stade de la maladie @SOS_hepatites @HIS_hepatites
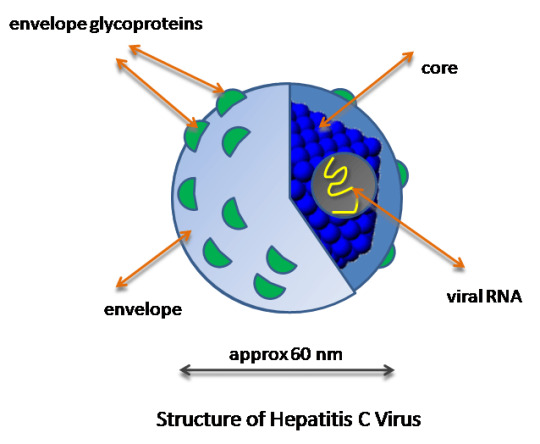
L’infection au virus de l’hépatite C (VHC) est une maladie chronique qui, malgré son évolution initiale asymptomatique, affecte plusieurs aspects du bien-être des patients, notamment la qualité de vie physique, mentale, sociale et sexuelle, et ce, même aux premiers stades de la maladie[ref]Foster, G. R. « Quality of Life Considerations for Patients with Chronic Hepatitis C ». Journal of Viral Hepatitis 16, nᵒ 9 (septembre 2009): 605‑11. https://doi.org/10.1111/j.1365-2893.2009.01154.x[/ref].
Les questions liées à la santé sexuelle vont être associées au VHC de plusieurs manières :
Premièrement, les comportements et pratiques sexuelles peuvent être liés à un risque accru d’infection au VHC[ref]Chan, Denise P. C., Hsin-Yun Sun, Horas T. H. Wong, Shui-Shan Lee, et Chien-Ching Hung. « Sexually Acquired Hepatitis C Virus Infection: A Review ». International Journal of Infectious Diseases: IJID: Official Publication of the International Society for Infectious Diseases 49 (août 2016): 47‑58. https://doi.org/10.1016/j.ijid.2016.05.030[/ref]. En effet, même si l’hépatite C n’est pas considérée comme une infection sexuellement transmissible, puisqu’elle se transmet essentiellement lors des échanges sanguins, la transmission dans les rapports sexuels peut tout de même avoir lieu en cas de règles, de rapports anaux non protégés ou de pratiques qualifiées de “hard”[ref]https://www.sida-info-service.org/les-hepatites-sont-elles-des-ist/[/ref].
Deuxièmement, l’infection au VHC peut entrainer des dysfonctions sexuelles à part entière. Les chercheurs ont mis en évidence trois types de troubles sexuels distincts en fonction du stade de la maladie[ref]Karaivazoglou, Katerina, Evangelia-Eirini Tsermpini, Konstantinos Assimakopoulos, et Christos Triantos. « Sexual Functioning in Patients with Chronic Hepatitis C: A Systematic Review ». European Journal of Gastroenterology & Hepatology 29, nᵒ 11 (novembre 2017): 1197‑1205. https://doi.org/10.1097/MEG.0000000000000949[/ref] :
les troubles sexuels pré-cirrhotiques, au tout début de la maladie
le déclin sexuel induit par la cirrhose, lorsque la maladie est évoluée
et les difficultés sexuelles associées aux interférons, qui est un des anciens traitements de l’hépatite C
Malheureusement, ces perturbations cliniquement significatives et durables qui perturbent la vie quotidienne des patients, échappent le plus souvent à l’attention des cliniciens.
Prévalence
Les études mettent en évidence difficultés sexuelles chez les patients atteints du virus de l’hépatite C (VHC) à des fréquences allant de 19% à 88% selon les études[ref]Verschuren, Jesse E. A., Paul Enzlin, Pieter U. Dijkstra, Jan H. B. Geertzen, et Rienk Dekker. « Chronic Disease and Sexuality: A Generic Conceptual Framework ». Journal of Sex Research 47, nᵒ 2 (mars 2010): 153‑70. https://doi.org/10.1080/00224491003658227[/ref].
Celles qui rapportent des pourcentages relativement faibles de dysfonctions sexuelles, (de 19,4 à 22,2 %), ont soit exclu d’autres comorbidités, comme le diabète sucré[ref]Soykan, A., H. Boztaş, R. İdilman, E. T. Özel, A. E. Tüzün, A. Özden, A. Özden, et H. Kumbasar. « Sexual Dysfunctions in HCV Patients and Its Correlations with Psychological and Biological Variables ». International Journal of Impotence Research 17, nᵒ 2 (mars 2005): 175‑79. https://doi.org/10.1038/sj.ijir.3901267[/ref], soit leurs échantillons sont relativement jeunes[ref]Piazza, Marcello, Grazia Tosone, Guglielmo Borgia, Raffaele Orlando, Gianfranco Fenzi, Mario Vitale, Antonella Bloise, Angela Mariano, et Vincenzo Macchia. « Long-Term Interferon-α Therapy Does Not Affect Sex Hormones in Males with Chronic Hepatitis C ». Journal of Interferon & Cytokine Research 17, nᵒ 9 (1 septembre 1997): 525‑29. https://doi.org/10.1089/jir.1997.17.525[/ref] ou comprennent des patients présentant des stades précoces de fibrose[ref]Elatrebi, Kamal, Mohamed El-Atrebi, et Hala El-Bassyouni. « Sexual Dysfunction in Males with Hepatitis C Virus: Relevance to Histopathologic Changes and Peginterferon Treatment ». Saudi journal of gastroenterology : official journal of the Saudi Gastroenterology Association 17 (1 novembre 2011): 406‑10. https://doi.org/10.4103/1319-3767.87183[/ref].
A l’inverse, celles incluant des patients cirrhotiques d’âge avancé montrent que la grande majorité (88%) présente des dysfonctions sexuelles[ref]Toda, Katsuhisa, Yoshiyuki Miwa, Shoko Kuriyama, Hideki Fukushima, Makoto Shiraki, Nobuo Murakami, Makoto Shimazaki, et al. « Erectile Dysfunction in Patients with Chronic Viral Liver Disease: Its Relevance to Protein Malnutrition ». Journal of Gastroenterology 40, nᵒ 9 (1 septembre 2005): 894‑900. https://doi.org/10.1007/s00535-005-1634-8[/ref].
Différents types de troubles sexuels
L’infection par le VHC est liée à des difficultés sexuelles principalement dans les domaines du désir, de la pulsion et de la satisfaction sexuelle[ref]Soykan, A., H. Boztaş, R. İdilman, E. T. Özel, A. E. Tüzün, A. Özden, A. Özden, et H. Kumbasar. « Sexual Dysfunctions in HCV Patients and Its Correlations with Psychological and Biological Variables ». International Journal of Impotence Research 17, nᵒ 2 (mars 2005): 175‑79. https://doi.org/10.1038/sj.ijir.3901267[/ref].
Les études montrent également une association significative entre la dysfonction érectile et les antécédents d’infection par le VHC[ref]Chung, Shiu-Dong, Joseph J. Keller, Yu-Chih Liang, et Herng-Ching Lin. « Association between Viral Hepatitis and Erectile Dysfunction: A Population-Based Case-Control Analysis ». The Journal of Sexual Medicine 9, nᵒ 5 (mai 2012): 1295‑1302. https://doi.org/10.1111/j.1743-6109.2012.02663.x[/ref].
De plus, les patients atteints du VHC non traités présentent souvent des taux de testostérone totale et libre plus faibles, facteur de risque de dysfonction érectile[ref]Ferri, Clodoveo, Maria Antonella Bertozzi, et Anna Linda Zignego. « Erectile Dysfunction and Hepatitis C Virus Infection ». JAMA 288, nᵒ 6 (14 août 2002): 698‑99. [/ref].
Enfin, seul un pourcentage extrêmement faible (7,7 %) de patients atteints du VHC se sont plaints d’une perte totale d’intérêt pour le sexe[ref]Yamini, D, Benjamin Basseri, G Chee, Anush Arakelyan, P Enayati, Tram Tran, et F Poordad. « Tobacco and other factors have a negative impact on quality of life in hepatitis C patients ». Journal of viral hepatitis 18 (1 octobre 2011): 714‑20. https://doi.org/10.1111/j.1365-2893.2010.01361.x[/ref].
Correlation entre troubles sexuels et stade de la maladie
1- Les troubles sexuels pré-cirrhotiques
Au tout début de la maladie, avant que le virus n’ai pu abimer le foie et entrainer ce qu’on appelle la cirrhose, les troubles sexuels les plus fréquemment observés sont les troubles du désir (baisse de la libido) et de la satisfaction sexuelle[ref]Soykan, A., H. Boztaş, R. İdilman, E. T. Özel, A. E. Tüzün, A. Özden, A. Özden, et H. Kumbasar. « Sexual Dysfunctions in HCV Patients and Its Correlations with Psychological and Biological Variables ». International Journal of Impotence Research 17, nᵒ 2 (mars 2005): 175‑79. https://doi.org/10.1038/sj.ijir.3901267[/ref] [ref]Dove, Lorna, Raymond Rosen, Darmendra Ramcharran, Abdus Wahed, Steven Belle, Robert Brown, et Jay Hoofnagle. « Decline in Male Sexual Desire, Function, and Satisfaction During and After Antiviral Therapy for Chronic Hepatitis C ». Gastroenterology 137 (1 juillet 2009): 873‑84, 884.e1. https://doi.org/10.1053/j.gastro.2009.05.060[/ref] [ref]Elshimi, Esam, Wesam Morad, Noha Ezzat Mohamad, Nashwa Shebl, et Imam Waked. « Female Sexual Dysfunction Among Egyptian Patients with Chronic Hepatitis C ». The Journal of Sexual Medicine 11, nᵒ 3 (1 mars 2014): 768‑75. https://doi.org/10.1111/jsm.12412[/ref] [ref]Danoff, Ann, Oona Khan, David W. Wan, Lainie Hurst, Daniel Cohen, Craig T. Tenner, et Edmund J. Bini. « Sexual Dysfunction Is Highly Prevalent among Men with Chronic Hepatitis C Virus Infection and Negatively Impacts Health-Related Quality of Life ». The American Journal of Gastroenterology 101, nᵒ 6 (juin 2006): 1235‑43. [/ref].
Ces difficultés peuvent s’expliquer par des processus physiopathologiques extrahépatiques et par la détresse psychologique accrue.
En effet, le fait que les patients atteints d’hépatite C signalent une plus grande altération de ces aspects de la sexualité qui sont basés sur des processus corticaux supérieurs, par rapport à d’autres sous-domaines sexuels, tels que l’érection, l’éjaculation ou l’orgasme, qui reposent principalement sur des réflexes, pourraient suggérer des perturbations des circuits neuronaux du cortex préfrontal, du système limbique, de l’hypothalamus et du striatum ventral, soit à cause des effets directs du virus, soit à cause d’une neuroinflammation induite par le VHC[ref]Stahl, Stephen M. « Circuits of Sexual Desire in Hypoactive Sexual Desire Disorder ». The Journal of Clinical Psychiatry 71, nᵒ 5 (mai 2010): 518‑19. https://doi.org/10.4088/JCP.10bs06115whi[/ref].
2- Les troubles sexuels induits par la cirrhose
Le déclin sexuel induit par la cirrhose semble être lié au stade de la fibrose hépatique uniquement chez les patients âgés et chez les patients atteints de cirrhose avancée[ref]Bonkovsky, Herbert L., Kristin K. Snow, Peter F. Malet, Carla Back-Madruga, Robert J. Fontana, Richard K. Sterling, Clark C. Kulig, et al. « Health-related quality of life in patients with chronic hepatitis C and advanced fibrosis »,. Journal of hepatology 46, nᵒ 3 (mars 2007): 420‑31. https://doi.org/10.1016/j.jhep.2006.10.009[/ref], alors que chez les patients plus jeune et ceux atteints d’une maladie hépatique plus légère, la gravité de la maladie ne détermine pas leur bien-être sexuel[ref]Vergniol, J., S. Duc, G. Hou, J. B. Hiriart, J. Foucher, F. Chenus, C. Fabères, et al. « Sexual Quality of Life Is Impaired in Patients with Chronic Hepatitis C ». International Journal of Impotence Research 28, nᵒ 2 (mars 2016): 68‑73. https://doi.org/10.1038/ijir.2016.5[/ref].
La cirrhose s’accompagne souvent d’une altération des niveaux d’hormones sexuelles en raison d’un dysfonctionnement métabolique, d’une modification de la concentration de globuline liant les hormones sexuelles, d’une altération de la santé physique ou d’effets secondaires des médicaments, ce qui peut expliquer que ce stade va être plus délétère§re pour les personnes d’âge avancé[ref]Toda, Katsuhisa, Yoshiyuki Miwa, Shoko Kuriyama, Hideki Fukushima, Makoto Shiraki, Nobuo Murakami, Makoto Shimazaki, et al. « Erectile Dysfunction in Patients with Chronic Viral Liver Disease: Its Relevance to Protein Malnutrition ». Journal of Gastroenterology 40, nᵒ 9 (1 septembre 2005): 894‑900. https://doi.org/10.1007/s00535-005-1634-8[/ref].
3- Les difficultés sexuelles associées aux interférons
Aujourd’hui, le traitement de référence de l’hépatite C est basé sur les antiviraux à action directe (AAD). Ces nouveaux médicaments soignent toutes les formes de l’hépatite C et leurs effets secondaires sont légers.
Mais pendant des années, le traitement était basé sur l’interféron (INF), une protéine qui interfère avec la réplication virale et qui stimule l’activation des cellules immunitaires. Et c’est malheureusement encore le cas dans les pays qui n’ont pas les moyens de payer le prix exorbitant des AAD.
L’IFN est associé à une variété de symptômes comme les malaises, la fatigue, les troubles cognitifs et la dépression[ref]Foster, G. R. « Quality of Life Considerations for Patients with Chronic Hepatitis C ». Journal of Viral Hepatitis 16, nᵒ 9 (septembre 2009): 605‑11. https://doi.org/10.1111/j.1365-2893.2009.01154.x[/ref].
Les difficultés sexuelles associées au traitement par IFN sont donc liées à l’effet combiné de la dépression et de la pathophysiologie virale.
Pendant le traitement par IFN, les patients atteints du VHC connaissent une baisse significative de tous les aspects du fonctionnement sexuel.
Toutes les études s’accordent à dire que ce déclin initial est suivi d’une amélioration progressive après la fin du traitement, ce qui est surtout évident chez les patients qui obtiennent une réponse virologique soutenue[ref]Elatrebi, Kamal, Mohamed El-Atrebi, et Hala El-Bassyouni. « Sexual Dysfunction in Males with Hepatitis C Virus: Relevance to Histopathologic Changes and Peginterferon Treatment ». Saudi journal of gastroenterology : official journal of the Saudi Gastroenterology Association 17 (1 novembre 2011): 406‑10. https://doi.org/10.4103/1319-3767.87183[/ref] [ref]Dove, Lorna, Raymond Rosen, Darmendra Ramcharran, Abdus Wahed, Steven Belle, Robert Brown, et Jay Hoofnagle. « Decline in Male Sexual Desire, Function, and Satisfaction During and After Antiviral Therapy for Chronic Hepatitis C ». Gastroenterology 137 (1 juillet 2009): 873‑84, 884.e1. https://doi.org/10.1053/j.gastro.2009.05.060[/ref] [ref]Malaguarnera, Mariano, Enzo Vicari, Aldo Calogero, Lisa Cammalleri, Ignazio Di Fazio, Maria Pia Gargante, Giovanni Pennisi, Corrado Risino, Salvatore Ranno, et Liborio Rampello. « Sexual Dysfunction in Chronic Hepatitis C Virus Patients Treated with Interferon Alpha and Ribavirin ». Journal of Interferon & Cytokine Research: The Official Journal of the International Society for Interferon and Cytokine Research 28, nᵒ 10 (octobre 2008): 603‑9. https://doi.org/10.1089/jir.2008.0021[/ref].
En revanche, les rechutants qui continuent à recevoir un traitement d’entretien à l’IFN pendant une longue période présentent des difficultés sexuelles plus importantes que les rechutants non traités, ce qui soulève de sérieux doutes sur l’efficacité et la sécurité du traitement à long terme à l’IFN pour ce groupe de patients[ref]Snow, Kristin K., Herbert L. Bonkovsky, Robert J. Fontana, Hae-Young Kim, Richard K. Sterling, Adrian M. Di Bisceglie, Timothy R. Morgan, Jules L. Dienstag, et Marc G. Ghany. « Changes in quality of life and sexual health are associated with low-dose peginterferon therapy and disease progression in patients with chronic hepatitis C ». Alimentary pharmacology & therapeutics 31, nᵒ 7 (avril 2010): 719‑34. https://doi.org/10.1111/j.1365-2036.2010.04235.x[/ref].
Le fait que les répondeurs virologiques déclarent une meilleure santé sexuelle après le traitement, alors que pour les non-répondeurs, l’IFN est associé à des difficultés sexuelles persistantes après le traitement, suggère indirectement que la déficience sexuelle associée au VHC est au moins en partie une conséquence du virus lui-même et pourrait être une cible possible pour les nouveaux agents antiviraux à action directe.
Quand les comorbidités pèsent sur la dysfonction sexuelle
La pathogenèse du dysfonctionnement sexuel lié au VHC est multifactorielle, englobant à la fois des sous-composantes physiques et psychologiques.
La plupart des études établissent une forte corrélation entre la dysfonction sexuelle et une mauvaise qualité de vie, en particulier dans le domaine physique et social, en soulignant le rôle crucial de l’évaluation standard de la santé sexuelle dans la pratique clinique quotidienne[ref]Toda, Katsuhisa, Yoshiyuki Miwa, Shoko Kuriyama, Hideki Fukushima, Makoto Shiraki, Nobuo Murakami, Makoto Shimazaki, et al. « Erectile Dysfunction in Patients with Chronic Viral Liver Disease: Its Relevance to Protein Malnutrition ». Journal of Gastroenterology 40, nᵒ 9 (1 septembre 2005): 894‑900. https://doi.org/10.1007/s00535-005-1634-8[/ref].
L’âge, le sexe et le taux de chômage sont en effet fortement associés au fonctionnement sexuel des patients atteints d’hépatite C chronique[ref]Verschuren, Jesse E. A., Paul Enzlin, Pieter U. Dijkstra, Jan H. B. Geertzen, et Rienk Dekker. « Chronic Disease and Sexuality: A Generic Conceptual Framework ». Journal of Sex Research 47, nᵒ 2 (mars 2010): 153‑70. https://doi.org/10.1080/00224491003658227[/ref].
De plus, les symptômes dépressifs sont fortement associés à une perturbation du fonctionnement sexuel et augmentent le risque de dysfonctions sexuelles associé à l’IFN[ref]Bonkovsky, Herbert L., Kristin K. Snow, Peter F. Malet, Carla Back-Madruga, Robert J. Fontana, Richard K. Sterling, Clark C. Kulig, et al. « Health-related quality of life in patients with chronic hepatitis C and advanced fibrosis »,. Journal of hepatology 46, nᵒ 3 (mars 2007): 420‑31. https://doi.org/10.1016/j.jhep.2006.10.009[/ref].
Enfin, outre la durée du traitement, d’autres paramètres sont apparus comme déterminants des dysfonctions sexuelles associées à l’IFN : l’âge avancé, la fibrose avancée, un mauvais fonctionnement physique de base, des antécédents d’hypertension, des taux de cholestérol élevés et l’utilisation d’antidépresseurs[ref]Elatrebi, Kamal, Mohamed El-Atrebi, et Hala El-Bassyouni. « Sexual Dysfunction in Males with Hepatitis C Virus: Relevance to Histopathologic Changes and Peginterferon Treatment ». Saudi journal of gastroenterology : official journal of the Saudi Gastroenterology Association 17 (1 novembre 2011): 406‑10. https://doi.org/10.4103/1319-3767.87183[/ref].
Conclusion
Plusieurs questions méritent encore des enquêtes rigoureuses à grande échelle, notamment le fonctionnement sexuel des femmes atteintes d’hépatite C, et l’impact des nouveaux traitements sur la santé sexuelle et la qualité de vie en général.
En outre, la sexualité humaine est un vaste phénomène aux dimensions et implications multiples, dont l’évaluation, que ce soit dans le cadre de la recherche ou dans un contexte clinique, exige du temps, de la sensibilité, de l’expertise, d’excellentes compétences en matière de communication et la capacité à créer une ambiance à la fois professionnelle mais aussi confortable et discrète.
Plusieurs études montrent que les médecins se concentrent sur différents domaines d’intérêt par rapport aux patients atteints du VHC et sont parfois perçus comme inattentifs aux besoins subjectifs des patients[ref]Cotler, S. J., R. Patil, R. A. McNutt, T. Speroff, G. Banaad-Omiotek, D. R. Ganger, H. Rosenblate, S. Kaur, S. Cotler, et D. M. Jensen. « Patients’ Values for Health States Associated with Hepatitis C and Physicians’ Estimates of Those Values». The American Journal of Gastroenterology 96, nᵒ 9 (septembre 2001): 2730‑36. [/ref].
C’est pourquoi nous sommes fermement convaincus que, lorsqu’ils évaluent les questions de santé sexuelle, les chercheurs ne devraient pas s’appuyer exclusivement sur des questionnaires d’auto-évaluation et des échelles psychométriques, mais aussi intégrer des entretiens cliniques semi-structurés, voire non structurés, permettant aux participants de communiquer un large éventail de leurs expériences subjectives.
0 notes
Text
Wi-Fi 6 and 5G crucial for digital transformation
The fifth generation of cellular technology (5G) and the sixth generation of Wi-Fi networking technology (Wi-Fi 6) will complement each other and will be game changers for digital transformation, according to an industry expert. Speaking to TechRadar Middle East, Alaa ElShimy, Managing Director and Vice President for Enterprise Business at Huawei Middle East, said that …
Continue reading "Wi-Fi 6 and 5G crucial for digital transformation"
from Blogger http://bit.ly/2X1mUO1
via IFTTT
0 notes
Photo

Watch The fifth generation of cellular technology (5G) and the sixth generation of Wi-Fi networking technology (Wi-Fi 6) will complement each other and will be game changers for digital transformation, according to an industry expert. Speaking to TechRadar Middle East, Alaa ElShimy, Managing Director and Vice President for Enterprise Business at Huawei Middle East, said that the biggest limitation for digital transformation is connectivity. However, he said that with better technological capabilities, Wi-Fi 6 will have a great impact on the digital transformation across multiple industries. He also said that Wi-Fi 6 is injecting new momentum into the market applications and service innovations which will be a “new growth engine” in the next three years and will become equal to or more than the sales of Wi-Fi 5 Wave 2. ElShimy believes that that everyone in the UAE would have migrated to Wi-Fi 6 in the next two to three years Pushing the standards In 2015, the 802.11ac Wave 2 standard was re.. video
#Games - #video -
0 notes
Text
Bluetooth bracelets are an identity-blind option for digital contact tracing
Governments and populations around the world are looking for strategies to ease pandemic lockdown restrictions. Improving how we respond once an infected person is diagnosed can help keep the curve flat while also enabling healthy and recovered people to go out and interact in public again.
The main approach governments are taking to enable digital contact tracing is using Bluetooth technology to trace back contacts of confirmed cases. Once traced, contacts can be quickly and confidentially notified to seek testing, self-isolate, and use precautionary measures.
Initially, when people think Bluetooth, they think of smartphones, as every available smartphone comes with Bluetooth. However, only half the world’s population own and use smartphones.
Fortunately, Bluetooth tags offer an alternative approach for digital tracing. Bluetooth tags are standalone Bluetooth radios that can be deployed in wearable bracelets. Thanks to recent developments in IoT technology, Bluetooth bracelets can cost just a dollar or two and run for 10 years on a coin cell battery. Therefore, in areas where people don’t own or operate smartphones, governments can affordably deploy Bluetooth bracelets. Ideally, Bluetooth bracelets and smartphones can complement each other in enabling an effective digital tracing solution.
VB Transform 2020 Online – July 15-17. Join leading AI executives: Register for the free livestream.
Beyond the affordability factor, Bluetooth bracelets also offer a higher degree of privacy than smartphones. A Bluetooth bracelet does not need to know anything about its user’s identity to do its job.
Here is a simplified scenario for how this can work: Say Bob and Emma come in contact at a store. Bob’s bracelet will record Emma’s bracelet’s encrypted message but won’t know anything about Emma. Emma’s bracelet will do the same with Bob’s bracelet. Both bracelets record their interaction on a nearby gateway. (Bluetooth gateways can be very similar to Wi-Fi access points. They can be deployed in dense urban areas to automatically collect the contact records from the bracelets and hence, maintain a database of all interactions. We can also build kiosks in neighborhoods that enable updating bracelets with the online database. The kiosks function as gateways that are capable of rapidly reading the bracelet record. Simply imagine walking by the kiosk to get your bracelet synced up with the server.)
Days later, Bob gets diagnosed with COVID-19. The medical team goes online and flags Bob’s bracelet as a “confirmed case.” The server then instantly flags Emma’s bracelet as “direct contact subject.” When Emma’s bracelet connects to a gateway it will flag a “direct contact subject” message to Emma, possibly using an LED screen. Now Emma can take immediate action to isolate herself, seeking testing and care.
While this is a simple scenario, it showcases the huge potential of an identity-blind digital tracing implementation. It is worth noting that adding an LTE or a Wi-Fi chip to the bracelet can eliminate the need for additional infrastructure (gateways and kiosks). The Peripheral connectivity chip can manage communicating with the online database while the Bluetooth chip does the contact tracing. Other useful features might be added to such a bracelet as well, such as body temperature and heart rate sensors.
How do two Bluetooth radios figure out if they came in direct contact or not? There are two main Bluetooth features that coordinate the determination: 1) RSSI, which estimates the distance between contacts using signal strength. RSSI is simple and inexpensive but provides only 3-5m accuracy. Regardless of its limitations, RSSI can still enable a paradigm shift in contact tracing. An immediate notification sent to smartphones would trigger immediate precautions from exposed individuals. The low accuracy of RSSI means that it can be unreliable in dense urban settings. And 2) Bluetooth direction finding, such as angle-of-arrival (AoA) and angle-of-departure (AoD.) Bluetooth direction finding uses an infrastructure of gateways (which is the backbone of the system. This is analogous to how computers and servers work together to form the Internet) to provide sub-one-meter accuracy contact tracing. The gateways work their magic with the Bluetooth bracelets to precisely determine every tag’s location. This is best suited for dense urban environments such as retail, hospitals, smart buildings, and facilities, and it is already in deployment.
It is worth noting that, existing smartphones, while enabled with Bluetooth radios, are not capable of performing bluetooth direction finding-based tracking capabilities. The smartphones on the market today are best suited for RSSI solutions.
(This article is for general information purposes only and provides a technological overview of one proposed alternative for a rapidly evolving situation. It is not intended to be an endorsement of such alternative nor should this article be construed as public health guidance.)
Asem Elshimi is an RFIC design engineer for IoT wireless solutions at Silicon Labs. He specializes in RF circuit design and electromagnetic structures design.
Source link
قالب وردپرس
from World Wide News https://ift.tt/30gSwzC
0 notes
Photo



(via Salma Elshimy سلمي الشيمي موديل سقارة 2021 !)
5 notes
·
View notes
Text
بالفيديو سلمي الشيمي تظهر جمالها وانوثتها لمتابيعها


بالفيديو سلمي الشيمي تظهر جمالها وانوثتها لمتابيعها
سلمي الشيمي او فتاة السيشن او فتاة سقارة او فتاة الهرم
فجرت سلمي الشيمي مواقع التواصل الاجتماعي والاعلام اليوم بفيديو سيشن بمنطقة الهرم اليوم ومنطقة سقارة
حيث ظهرت بملابس قصيرة ضيقه وبوضعيات فاضحة في منطقة الهرم
وقامت السطات بسرعة القبض عليها وعلي المصور وتم اخلاء سبيلهم بكفالة 1000 جنية منذ قليل علي زمة التحقيق
وذلك لامخالفتها الاداب العامة واداب التصوير بالمناطق الاثرية والاساءة لاثار البلاد
لمشاهدة صور سلمي الشيمي في الهرم اضغط هنا
الان نعرض لكم فيديوهات سلمي الشيمي التي تظهر بها جمالها
@salmaelshimy0علي بالي🤚🏼♬ Ala Bali - Adam
@salmaelshimy0♬ عشق - فيصل عبدالكريم
شاهد جمال المودل سلمي الشيمي
@salmaelshimy0🥺♬ خلاص صرت مشهور - lolo ❤️🤧
@salmaelshimy0♬ original sound - Rotana Classic
فيديو سلمي الشيمي في الهرم
@salmaelshimy0السيشن كامل بكره انستا 🍭🔜🔞❤️🥺✌️📸♬ أصلي أسد - Hoda Bondok
شاهد جمال المودل سلمي الشيمي
@salmaelshimy0معقول♬ الصوت الأصلي - ساره🤍.
@salmaelshimy0👑🌶😻♬ الصوت الأصلي - نور التوت المتألق
صور سلمي الشمي تشعل السوشيال ميديا
@salmaelshimy0Top😍🤷🏻♀️📸♬ الصوت الأصلي - ابو الوفا❤️🌍
@salmaelshimy0💋♬ الصوت الأصلي - Ahmed Mostafa
@salmaelshimy0رفيو سواريهات مجموعة محالات وتس اب 🥺💋❤️👑🤷🏻♀️♬ الصوت الأصلي - Šàlmá Ělshimý
ايجي فور ايفر
View this post on Instagram A post shared by Salma Elshimy | سلمي الشيمي ✪ (@salmaelshimylove)
View this post on Instagram A post shared by Salma Elshimy | سلمي الشيمي ✪ (@salmaelshimylove)
View this post on Instagram A post shared by Salma Elshimy | سلمي الشيمي ✪ (@salmaelshimylove)
View this post on Instagram A post shared by Salma Elshimy | سلمي الشيمي ✪ (@salmaelshimylove)
View this post on Instagram A post shared by Salma Elshimy (@salma.elshimy.officiall)
View this post on Instagram A post shared by Salma Elshimy (@salma.elshimy.officiall)
View this post on Instagram A post shared by Salma Elshimy | سلمي الشيمي ✪ (@salmaelshimylove)
View this post on Instagram A post shared by SalmaElshimy (@salma.elshimyofficial)
View this post on Instagram A post shared by SalmaElshimy (@salma.elshimyofficial)
View this post on Instagram A post shared by SalmaElshimy (@salma.elshimyofficial)
Read the full article
0 notes
Text
Wi-Fi 6 and 5G crucial for digital transformation
Wi-Fi 6 and 5G crucial for digital transformation
[ad_1]
The fifth generation of mobile technology (5G) and the sixth generation of Wi-Fi network technology (Wi-Fi 6) will complement each other and will be game-changers for digital transformation, according to an industry expert.
Talk to TechRadar Middle East, Alaa ElShimy, Managing Director and Vice President for Enterprise Business at Huawei Middle East, said the biggest limitation for…
View On WordPress
0 notes
Text
Facebook app will no longer come pre-installed on Huawei devices
New Post has been published on https://www.blockinspect.com/uncategorized/facebook-app-will-no-longer-come-pre-installed-on-huawei-devices/
Facebook app will no longer come pre-installed on Huawei devices
In what comes as a big blow to Chinese smartphone company Huawei, the social networking giant has stopped allowing its application to come pre-installed on Huawei smartphones. This move reportedly is a measure to comply with sanctions imposed by the US. However, users of existing Huawei smartphones will be able to continue using the Facebook app. There is no specific information if new users will be able to download the app at all.
The US and China has recently been involved in a tech feud and this move is probably a follow up to that. The Commerce Department last month effectively barred US companies from selling their technology to Huawei and other Chinese firms without government approval. Last month, Google had also suspended its Android License Huawei Technologies, which has been dependent on its hardware, software, and other technical services. If reports are to be believe, following the Android fallout, Huawei is already working to launch its own operating system by the name of Ark OS. Managing Director & Vice President of Huawei Enterprise Business Group – Middle East, Alaa Elshimy, claims that Huawei has already developed its own OS long back and had been holding on only due to existing relationship with Google.
It would be interesting to note, how Huawei handles the entire scenario when major giants in the tech space seem to be somewhat boycotting the Chinese company.
0 notes


