#ticarcillin
Explore tagged Tumblr posts
Text
0 notes
Text
Ticarcillin & Clavulanate


Common Brand Names: Timentin
Therapeutic Class: Penicillinase-resistant extended spectrum penicillin antibiotic
Common Injectable Dosage Forms:
Powder for Injection: 3 g ticarcillin (as disodium)/0.1 g clavulanate potassium
Solution for Injection: 3 g ticarcillin (as disodium)/0.1 g clavulanate potassium in 100 mL premixed, frozen vials
Dosage Ranges:
For the treatment of serious infections due to susceptible organisms including urinary tract infections (UTI), bone and joint infections, skin and skin structure infections, intra-abdominal infections, septicemia, postpartum endometritis or pelvic inflammatory disease, and lower respiratory tract infections: The usual dose is 3 g (ticarcillin) every 4-6 hours given as IV infusion. In the treatment of UTI, the normal dose is 3 g every 6-8 hours given as IV infusion. Dosage reduction may be necessary in the presence of renal impairment.
Administration and Stability: Dilute with 13 mL of Sterile Water for Injection or Sodium Chloride for Injection. Shake well after mixing. After dilution, the concentration of the solution will be 200 mg ticarcillin/mL. For intermittent IV infusion, dilute as described above and further dilute to a concentration of 10 mg/mL with a compatible solution (D5W, NS). Stable at concentrations between 10-100 mg/mL for 24 hours at room temperature and 7 days refrigerated in NS, and 24 hours at room temperature and 3 days refrigerated in D5W. pH 5.5-7.5
Pharmacology/Pharmacokinetics: Ticarcillin acts by inhibiting bacterial wall synthesis via acylation of the transpeptidase enzyme. It is susceptible to cleavage by beta-lactamase. Ticarcillin is active against many anaerobic, Gram-negative, and Gram-positive bacteria. It is particularly useful for Pseudomonas and Klebsiella, as well as certain indole-positive Proteus species. Clavulanate is an inhibitor of beta-lactamase penicillinase. Peak concentration occurs immediately after an IV infusion. The plasma half-life of ticarcillin is approximately 1 hour. Up to 45% is bound to plasma proteins. Distribution to the meninges occurs during inflammation. Excretion occurs predominantly through the urine by glomerular filtration and tubular secretion.
Drug and Lab Interactions: May inactivate aminoglycosides when mixed in the same solution. TETRACYCLINES may inhibit actions. May potentiate the actions of warfarin or heparin. Probenecid increases serum levels. May cause false-positive urine glucose tests if Clinitest, Benedict’s Solution or Fehling’s Solution is used. May cause a false-positive Coombs test.
Contraindications/Precautions: Contraindicated in patients hypersensitive to penicillins and/or cephalosporins. Use bacteriologic studies to determine optimum therapy. Severe neurovascular damage has occurred after administration of other penicillins so prompt attention must be given to any sign of a compromise of the blood supply distal, proximal, or at the injection site. As with all antibiotics, the possibility of superinfections should be considered. Pregnancy Category B.
Monitoring Parameters: Observe for signs and symptoms of anaphylaxis during first dose, CBC, LFTs, renal function.
Adverse Effects: Adverse effects are uncommon but may include diarrhea, nausea, taste and small disturbances, vomiting, headache, insomnia, rash, pruritus, and pain at the injection site. Large doses may cause reversible neurotoxicity or nephrotoxicity. May cause an increase in prothrombin time. If hypersensitivity reactions occur, manifested by urticaria, edema, laryngospasm, bronchospasm, or hypotension, discontinue use and institute supportive treatment. Severe diarrhea may be a sign of pseudomembranous colitis and warrants immediate attention. May elevate SGOT, SGPT, serum alkaline phosphatase, serum LDH, serum bilirubin, serum creatinine, and sodium.
Common Clinical Applications: Effective for bacterial septicemia, lower respiratory infections, bone and joint infections, skin and soft tissue infections, urinary tract and gynecological infections, and intra-abdominal infections.
0 notes
Text
Ticarcillin Market Leading Players Analysis Report 2021
Ticarcillin Market Leading Players Analysis Report 2021
The latest trending report Global Ticarcillin Market 2021 by Manufacturers, Regions, Type and Application, Forecast to 2026 offered by DecisionDatabases.com is an informative study covering the market with detailed analysis. The report will assist reader with better understanding and decision making. The Ticarcillin market report provides a detailed analysis of global market size, regional and…

View On WordPress
0 notes
Text
ANTIBIOTIK (otw)
A. PENICILLIN FAMILIES
MOA : bactericidal; berikatan dg (inhibitor kompetitif) transpeptidase di sitoplasmic membrane untuk memecah ikatan dinding sel (transpeptidase yg katalis linkage dinding sel) --> menghambat sintesis cell wall
a. Penicillin G (original penicillin)
1. Penicillin G (IV) --> udah banyak yg resisten
2. Penicillin V (bentuk oral) --> pharingitis ec GABHS
b. Aminopenicillin
- broader spectrum than penicillin G (termasuk bisa E.coli, proteus, salmonella, shigella), tp ttp banyak jg yg resisten dan masih bisa diinhibit penicillinase
- sering digabung dg aminoglikosida (gentamisin) --> broad gram negative coverage
1. Ampicillin
2. Amoxicillin
c. Penicillinase-resistant penicillin (met the nasty ox)
- bisa buat stap aureus
- gram +, not good for gram -+
- drug of choice infeksi stap aureus kl udah exclud3 MRSA (methicillin resistant staph aureus)
(1) IV
1. Methicillin
2. Nafcillin -> lini 1 infeksi stap aureus serius (cellulitis, endocarditis, sepsis)
3. Oxacillin
(2) ORAL
4. Cloxacillin
5. Dicloxacillin
d. Anti-pseudomonal penicillin
- gram (+) and expanded gram (-) coverage, terutama against pseudomonas aeruginosa (pneumonia,sepsis -> difficult to destroy, resistant thd banyak AB), juga bisa buat anaerob (bacteroides fragilis)
(1) Carboxypenicillin
1. Ticarcillin
2. Carbenicillin
(2) Ureidopenicillin
1. Piperacillin
2. Mezlocillin
e. Beta-lactamase Inhibitor
- contoh : amox - clav, ticarcillin - clav, ampicillin-sulbactam, piperacillin-tazobactam
- broad coverage: gram (+) (stap aureus), gram (-) (h. Influenza), & anaerob (bacteroides fragilis)
1. Clavulanic acid
2. Sulbactam
3. Tazobactam
f. Cephalosporin
- lebih resistant to betalactamase dibanding penicillin
- generasi pertama lebih efektif ke gram +, generasi ketiga lebih ke gram -, yg baru gen 4 coverage gram +&- bagus
- MRSA resisten thd cephalosporin juga -> soalnya struktur transpeptidasenya diganti
(1) Gen 1 (PH)
1. Cephalothin
2. Cephapirin
3. Cephradine
4. Cephalexin
5. Cefazolin
6. Cefadroxil
(2) Gen 2 (the furry fox family drinking tea)
1. Cefamandole
2. Cefaclor
3. Cefuroxime
4. Cefoxitin
5. Cefotetan
6. Cefmetazole
7. Cefonicid
8. Cefprozil
(3) Gen 3 (T/tri)
1. Ceftriaxone
2. Ceftazidime
3. Cefotaxime (pilihan untuk anak2)
4. Ceftizoxime
5. Ceftibuten
(4) Gen 4 (fep)
1. Cefepime
2. Cefpirome
(5) Gen 5
1. Ceftaroline -> untuk MRSA
2. Ceftobiprole
3. Ceftolozane -> digabung dg tazobactam
4. Cefiderocol
g. Carbapenem
- one of the broadest coverage
- resistan thd beta lactamase (termasuk ESBL (extended spectrum beta lactamase))
- wlpn mereka superantibiotik, sayangnya masih ada superbacteria yg bahkan memproduksi carbapenemase 😭 suppeeerrr resistant!!! Ngapain coba dia tu kaya gitu anjirrr
1. Imipenem (BROADEST, gram +&-, anaerobe)
- yg masih resisten thd imipenem : MRSA, some pseudomonas, mycoplasma
- ginjal normal punya dihydropeptidase yg break down imipenem. Inhibitornya dihydropeptidase = cilastatin
- bisa lower seizure threshold n meningkatkan risiko kejang (jd CI : riw seizure, meningitis, riw stroke, brain mass)
2. Meropenem
- stabil thd dihidropeptidase, gaperlu cilastatin
- less potentital seizure
3. Doripenem
- stabil thd dihidropeptidase, gaperlu cilastatin
- less potential seizure
4. Ertapenem
- cuman 1x sehari IV
- gak cover pseudomonas aeruginosa
h. Monobactam
1. Aztreonam
- gram(-) aerobic, termasuk pseudomonas aeruginosa
- bisa buat pasien alergi penicillin krn cross reactivity kecil dg bicyclic beta lactam
- dia beta lactam sih tp monobactam, cuma nempel ke transpeptidase bakteri gram(-) doang
- krn cuma buat gram-, biasanya dipake kombinasi: vancomycin+aztreonam / clindamycin+aztreonam
B. ANTI RIBOSOMAL ANTIBIOTICS (CLEan TAG)
- agar bisa tetap hidup, bakteri butuh produksi protein berkelanjutan. Kl ga bisa sintesis protein, ga bisa hidup. Makanya CLEan TAG menghambat aktivitas ribosom yg fungsinya bikin polipeptida dari mRNA. Untung ribosom bakteri beda ama kita 70s vs 30s, jd ribosom kita fine2 aja gak terpengaruh.
- ada 5 tipe obat CLEan(50s) TAG (30s)
C : chloramphenicol, clindamycin
L : linezolid
E : eritromycin
T : tetracycline, tigecycline
AG : aminoglikosida
Yg ga bisa oral cm Aminoglikosida + tigecycline
a. Chloramphenicol (the "Chlorine")
- gram +&-, anaerob, bisa semuanya (chlorine) kaya imipenem
- murah, jd di negara berkembang banyak dipakai
- harusnya kl ga butuh chloram banget jgn pake chloram dulu soalnya SE nya banyak:
1. Bone marrow depression : 1) anemia transien; 2) anemia aplastik -> permanen, fatal (rare)
2. Grey baby syndrome
b. Clindamycin
- gram +, anaerob
- biasanya digabung sama aminoglikosida untuk luka penetrasi (clinda + anaerob, aminoglikosida -)
- bisa untuk
1) luka penetrasi abdomen (bareng aminoglikosida)
2) infeksi organ kewanitaan
3) toxic syndrome krn staph or strep (bareng penicillin or vancomycin)
- SE : pseudomembraneous collitis (tp bukan clinda doang yg bikin gini, amox jg sering diresepin jd bisa bikin gini) -> treated by metronidazole atau vancomycin
c. Oxazolidinones
- buat gram+ resisten (VRE & MRSA) -> mulai dr healthcare associated pneumonia smp skin n soft tissue infection
- SE : 1) bone marrow supression : trombositopenia, anemia, leukopenia; 2) precipitate serotonin syndrome jika digabung SSRI atau MAO inhibitor
- CI : org yg minum antidepresan
1. Linezolid
2. Tedizolid
d. Macrolides
e. Ketolides
f. Tetracycline dkk
g. New generation tetracycline
h. Tigecycline
i. Aminoglycoside
j. Lefamulin
C. FLUOROQUINOLONE
Moa : inhibit enzim DNA gyrase --> merusak struktur DNA bakteri, inhibit sintesis DNA
1. Ciprofloxacin dkk
(Gram - (poor gram + coverage) | no anaerobe)

I:

CI : anak, hamil (damage to cartilage) (tp kok di buku yg sama dibilang safe in pregnancy), prolonged QT, hypokalemia
SE : (kalo ada alternatif lain, yg lain aja dulu kl uncomplicated)

D. GLYCOPEPTIDE (cidal)
Moa : inhibit produksi/pembentukan peptidoglikan/cell wall (dg binding to D-alanine untuk block transpeptidase)
1. Vancomycin
(ALL gram + (kebalikan aztreonam) | ✅MRSA ✅Enterococcus)
I : endocarditis (ec strep&staph pd pasien alergi penicillin), GI (clostridioides difficile)
SE : red rash, itchy (red man syndrome) (pencegahan : slow infusion)
+ sinergis dengan aminoglikosida
2. Telavancin; 3. Dalbavancin; 4. Oritavancin
E. CYCLIC LYPOPEPTIDE
Moa : mengubah electrical charge & transport pd dinding sel bakteri
1. Daptomycin
(+ | ✅MRSA ✅VRE (vancomycin resistant))
SE : myopathy (cek CPK level), eosinophilic pneumonia
F. ANTIMETABOLITE
Moa : block DNA sintesis dg menghambat sintesis (TH4) (cofactor sintesis purine (asam nukleat))
1. TMP-SMX
(wide +&- | no anaerob)
I : T(respiratory Tree), M(mouth), P(pee), SMX(syndrome)

CI : konsumsi warfarin (risk bleeding), bukan CI tp ati2 AIDS gampang adverse effect (mual muntah, rash)
G. Anti TB & Anti Leprosy
CLINICAL USE
A. Obat
- cefalosporin gen 1 2 3 4 5
- ertapenem : drug of choice untuk diabetic foot infections (biasanya polymicrobic)
B. Penyakit
1. Diare - cipro (salmonella, shigella, campylobacter), tmp-smx (ecoli, shigella, salmonella), amox
2. Infeksi telinga (65/45 gram-/+) - cipro, amoxicillin (otitis media)
3. Gram + enterococcus : aminopenicillin
4. Bronkitis - amox
5. Sinusitis - amox
C. Hamil
D. Menyusui
E. Anak
- Cefotaxime
1 note
·
View note
Text
Điều trị nhiễm khuẩn huyết ở trẻ Update 07/2021
Bài viết Điều trị nhiễm khuẩn huyết ở trẻ Update 07/2021 được chia sẻ bởi website Blog-Health #bloghealth #suckhoe #lamdep #sinhly
Bài viết được tham vấn chuyên môn cùng Bác sĩ chuyên khoa I Nguyễn Thị Mỹ Linh - Khoa Nhi - Sơ sinh - Bệnh viện Đa khoa Quốc tế Vinmec Đà Nẵng.
<!-- -->
Nhiễm trùng huyết là tình trạng nguy hiểm, nguy cơ tử vong cao do sốc nhiễm khuẩn và suy đa tạng. Nhiễm khuẩn huyết không thể tự khỏi nếu không được điều trị. Việc điều trị nhiễm khuẩn huyết ở trẻ cần phối hợp điều trị nguyên nhân và những biến chứng để hạn chế tối đa rui ro về sức khỏe cho trẻ.
1. Nhiễm trùng đường huyết ở trẻ em
Trẻ em hệ miễn dịch ch��a phát triển đầy đủ, khả năng chống đỡ lại với các tác nhân gây bệnh thấp dẫn đến nguy cơ nhiễm khuẩn cao.
Nhiễm trùng huyết là tình trạng có sự hiện diện của vi khuẩn trong máu kèm theo biểu hiện lâm sàng của nhiễm trùng. Ổ nhiễm khuẩn có thể từ nhiều vị trí khác nhau trên cơ thể như: Da, cơ, hệ hô hấp, hệ tiết niệu, hệ tiêu hóa... Việc xác định được ổ nhiễm khuẩn ban đầu giúp định hướng sử dụng kháng sinh có hiệu quả cao.
Bệnh nhiễm trùng máu có diễn biến bệnh vô cùng phức tạp, tỷ lệ tử vong cao. Nhiễm trùng máu gây ra hàng loạt thay đổi trong cơ thể gây tổn thương các cơ quan như gan, thận và khiến sức khỏe người bệnh suy giảm nhanh.
Nhiễm trùng huyết gây ra nhiều biến chứng nguy hiểm đến tính mạng trẻ như:
Suy hô hấp
Suy giảm yếu tố đông máu
Suy đa tạng
Sốc nhiễm khuẩn: Là biến chứng nặng và hay gặp.
Nhiễm khuẩn huyết ở trẻ có thể điều trị khỏi hoàn toàn, làm giảm nguy cơ tử vong nếu được phát hiện kịp thời.

Bệnh nhiễm trùng máu có chữa khỏi được không là thắc mắc của nhiều người
2. Cách điều trị nhiễm trùng máu
2.1 Nguyên tắc điều trị
Điều trị nguyên nhân: Diệt vi khuẩn gây nhiễm trùng huyết, để xác định nguyên nhân gây bệnh cần dựa vào kết quả cận lâm sàng.
Điều trị các biến chứng do tình trạng nhiễm trùng huyết gây ra.
Nâng cao sức đề kháng
2.2 Điều trị nguyên nhân gây bệnh
Nguyên nhân gây bệnh là do nhiễm vi khuẩn nên điều trị chủ yếu diệt vi khuẩn bằng các loại thuốc kháng sinh.
Nguyên tắc dùng kháng sinh
Sử dụng kháng sinh theo kết quả kháng sinh đồ.
Dùng kháng sinh liều cao
Dùng kháng sinh đường tiêm, tốt nhất là đường tĩnh mạch trong những ngày đầu.
Cần phối hợp kháng sinh (với vi khuẩn kháng kháng sinh và chưa rõ mầm bệnh).
Thời gian dùng kháng sinh không dưới 2 tuần, tùy từng trường hợp cụ thể có thể phải dùng hàng tháng
Kết hợp kháng sinh khi:
Để điều trị bao vây khi chưa phân lập được mầm bệnh
Mầm bệnh kháng kháng sinh hoặc nhiễm trùng do nhiều mầm bệnh gây nên
Dự phòng và làm chậm lại sự xuất hiện chủng kháng
Tăng khả năng ức chế và diệt khuẩn của kháng sinh
Phác đồ điều trị nhiễm khuẩn huyết được áp dụng:
Nhiễm khuẩn huyết do vi khuẩn gram (+) thường kết hợp kháng sinh nhóm Cephalosporin thế hệ I với nhóm Quinolon hoặc nhóm aminoglycosid
Nhiễm khuẩn huyết do vi khuẩn gram (-) thường kết hợp kháng sinh nhóm Cephalosporin thế hệ III với nhóm Quinolon hoặc nhóm aminoglycosid
Trường hợp nhiễm khuẩn bệnh viện thường do vi khuẩn đa kháng sử dụng kháng sinh mạnh, phổ rộng trước khi có kết quả kháng sinh đồ. Loại kháng sinh được lựa chọn là Imipenem/meropenem hoặc Quinolone hoặc Ticarcillin kết hợp với clavulanic acid. hoặc Cefoperazone-Sulbactam ± Amikacin.
Sau điều trị kháng sinh 10-14 ngày đánh giá lại kết quả lâm sàng và cận lâm sàng để lựa chọn loại kháng sinh phù hợp.

Điều trị nguyên nhân là cách điều trị nhiễm trùng máu phổ biến
2.3 Điều trị những rối loạn do nhiễm khuẩn huyết gây ra
Ngoài việc điều trị nguyên nhân gây bệnh cần điều trị những biến chứng do nhiễm khuẩn huyết gây ra:
Khôi phục thể tích tuần hoàn, điều chỉnh rối loạn nước và điện giải, giải độc bằng các dung dịch Dextrose, Ringer lactat.
Chống toan chuyển hóa: thường là hậu quả của sốc nên cần điều trị tích cực sốc nhiễm trùng tránh để sốc kéo dài. Trong trường hợp toan hóa máu nặng cần điều chỉnh bằng Bicarbonate.
Rối loạn đông máu: Truyền tiểu cầu và huyết tương đông lạnh, kết tủa lạnh.
Trợ tim mạch, hồi sức hô hấp, tim mạch.
Lọc máu liên tục: Khi Suy thận cấp kèm huyết động học không ổn định, suy đa cơ quan. Lọc máu ngoài điều trị suy thận cấp lọc máu còn giúp loại bỏ Cytokine và các hóa chất trung gian.
2.4 Loại bỏ ổ nhiễm khuẩn
Nếu phát hiện các ổ nhiễm khuẩn cần giải quyết triệt để như:
Phẫu thuật loại bỏ ổ nhiễm trùng.
Rạch dẫn lưu ổ áp xe
Lây bỏ các nguyên nhân gây nhiễm trùng như các catheter, các sonde dẫn lưu...
2.5 Nâng cao sức đ�� kháng
Tăng cường sức đề kháng bằng truyền máu, đạm, sinh tố...
Chế độ ăn uống đa dạng, tăng đạm, rau xanh hoa quả.
3. Phòng chống nhiễm khuẩn huyết
Trẻ tiêm phòng đầy đủ các loại vaccine.
Trẻ nên bú mẹ hoàn toàn trong 6 tháng đầu.
Công tác vô trùng trong Bệnh viện nhằm hạn chế nguy cơ nhiễm khuẩn bệnh viện, hay khi làm các phẫu thuật, thủ thuật...
Điều trị triệt để các bệnh có ổ mủ và ổ apxe. Không tự nặn, trích sớm những mụn nhọt.
Dùng kháng sinh sớm, đủ liều, có hiệu quả trong những bệnh có thể chuyển sang nhiễm khuẩn huyết (bệnh do tụ cầu, liên cầu, phế cầu, vi khuẩn đường ruột...)
Dùng các thuốc ức chế miễn dịch cần có chế độ chặt chẽ và dùng cùng với các thuốc để tăng sức đề kháng của bệnh nhân.
Nhiễm khuẩn huyết ở trẻ là tình trạng bệnh nguy hiểm đe dọa tính mạng, tuy vậy nhưng bệnh hoàn toàn có thể được chữa khỏi nếu được chẩn đoán sớm và điều trị kịp thời.
Bệnh viện Đa khoa Quốc tế Vinmec là một trong những bệnh viện không những đảm bảo chất lượng chuyên môn với đội ngũ y bác sĩ đầu ngành, hệ thống trang thiết bị công nghệ hiện đại mà còn nổi bật với dịch vụ khám, tư vấn và chữa bệnh toàn diện, chuyên nghiệp; không gian khám chữa bệnh văn minh, lịch sự, an toàn và tiệt trùng tối đa. Khách hàng khi chọn thực hiện các xét nghiệm tại đây có thể hoàn toàn yên tâm về độ chính xác của kết quả xét nghiệm.
Để được tư vấn trực tiếp, Quý Khách vui lòng bấm số HOTLINE hoặc đăng ký lịch trực tuyến TẠI ĐÂY. Tải ứng dụng độc quyền MyVinmec để đặt lịch nhanh hơn, theo dõi lịch tiện lợi hơn!
source https://blog-health.com/dieu-tri-nhiem-khuan-huyet-o-tre/
0 notes
Text
Các loại thuốc trị tổ đỉa hiệu quả được chuyên gia khuyên dùng
Sử dụng thuốc trị tổ đỉa là biện pháp hữu hiệu nhất hiện nay, được dùng ở cả giai đoạn mới phát và giai đoạn tiến triển. Tuy nhiên, nếu dùng không đúng cách, đúng loại, thuốc có thể gây ra những hậu quả nghiêm trọng hơn. Bài viết dưới đây sẽ tổng hợp 10 nhóm thuốc được dùng phổ biến nhất trong điều trị tổ đỉa và những lưu ý quan trong khi sử dụng chúng.
Xem thêm: Bệnh vảy nến da đầu: Nguyên nhân, triệu chứng và cách chữa dứt điểm
Các loại thuốc trị tổ đỉa hiệu quả nhất Bệnh tổ đỉa có tên khoa học là Dysidrose, là một thể đặc biệt của bệnh chàm. Bệnh biểu hiện đặc trưng với những mụn nước khu trú ở bàn tay, bàn chân. Bệnh thường không quá nguy hiểm đến sức khỏe nhưng gây nhiều trở ngại cho sinh hoạt, lao động nếu không được điều trị kịp thời đúng cách.
Dùng thuốc điều trị tổ đỉa là cách tốt nhất để ngăn ngừa bệnh lây lan, tái phát cũng như kìm hãm các triệu chứng khó chịu trên da. Một số loại thuốc thường dùng gồm: thuốc chống nhiễm khuẩn, thuốc chống dị ứng, thuốc chống nấm, thuốc kem bôi mềm da,… Thuốc có các dạng viên uống, tiêm và kem bôi. Tùy thuộc vào từng tình trạng bệnh, bác sĩ sẽ kê đơn và chỉ định dùng thuốc phù hợp, nhằm mang lại hiệu quả tốt nhất.
Một số loại thuốc thường dùng gồm:
Các loại thuốc bôi trị tổ đỉa hiện nay Tương tự các thể bệnh chàm khác, điều trị bệnh tổ đỉa có thể kết hợp cả thuốc bôi và thuốc uống. Một số trường hợp nhẹ, bệnh nhân có thể không cần sử dụng thuốc uống nhưng thuốc bôi được sử dụng trong cả giai đoạn mới phát và giai đoạn tiến triển của bệnh. Ngoài tác dụng điều trị triệu chứng, các loại thuốc bôi còn giúp phục hồi và thúc đẩy tăng sinh các tế bào da, giúp da chóng lành và phòng ngừa bội nhiễm.
Dưới đây là một số loại thuốc bôi thường được sử dụng để điều trị bệnh tổ đỉa:
1. Thuốc tím pha loãng Trong giai đoạn bệnh mới phát, bạn nên ngâm rửa tay chân với thuốc tím pha loãng từ 1 – 2 lần/ ngày.
Thuốc tím, còn gọi là dung dịch Kali pemanganat hay KMnO4, được pha loãng với tỉ lệ 1/10.000 có tác dụng khử trùng, sát khuẩn và giảm nguy cơ vỡ mụn nước gây bội nhiễm.
Dung dịch thuốc tím pha loãng 1/10.000 điều trị bệnh tổ đỉa Dung dịch thuốc tím pha loãng 1/10.000 điều trị bệnh tổ đỉa Trường hợp da có tổn thương tụ mủ, rỉ dịch nhiều, nên thoa trực tiếp dung dịch thuốc tím lên da 1 – 2 lần/ngày.
Lưu ý: Khi sử dụng loại thuốc này, cần tránh băng kín vùng da bị tổn thương.
2. Cồn thuốc BSI 1 – 3% Cồn thuốc BSI được sử dụng khi da chỉ mới xuất hiện những mụn nước đơn thuần, chưa vỡ. Loại dung dịch này có chứa i ốt có khả năng khử trùng, sát khuẩn vùng da bị tổn thương. Ngoài ra, BSI còn chứa axit Salicylic có tác dụng giảm dày sừng, bong tróc, hỗ trợ ức chế vi nấm, vi khuẩn và giảm đau rát. Axit Benzoic có trong BSI có khả năng sát trùng và giảm đau tại chỗ.
Với những trường hợp bệnh tổ đỉa do vùng da bàn tay, bàn chân tiết nhiều mồ hôi, sử dụng BSI còn có thể phòng ngừa hiện tượng bội nhiễm do nấm.
Ngoài tác dụng chữa bệnh tổ đỉa, BSI còn được dùng trong điều trị các bệnh da liễu như lang ben, nấm móng, hắc lào…
Lưu ý: Không sử dụng cồn BSI trong những trường hợp da có dấu hiệu lở loét nặng và nhiễm trùng.
3. Dung dịch Milian Thành phần chính của dung dịch Milian là xanh Methylen và tím Gentian. Loại dung dịch này được sử dụng trong các trường hợp da tay, da chân nổi nhiều mụn nước, rỉ dịch, lở loét nhẹ. Bôi thuốc lên vùng da bị tổn thương 2 – 3 lần/ngày liên tục trong khoảng 3 -5 ngày. Nếu tổ đỉa đã bị nhiễm khuẩn hoặc bóng nước có kích thước lớn thì có thể chích cho vỡ ra rồi bôi Milian vào để chống nhiễm khuẩn.
Sử dụng dung dịch Milian trong các trường hợp nhiễm khuẩn nhẹ Sử dụng dung dịch Milian trong các trường hợp nhiễm khuẩn nhẹ Dung dịch Milian còn được sử dụng để điều trị các bệnh viêm da tiếp xúc bội nhiễm, chốc lở, nhiễm trùng da do virus Herpes simplex…
Lưu ý: Các thủ thuật chích vỡ bóng nước trước khi bôi dung dịch Milian cần phải thực hiện đúng cách, tốt nhất là do nhân viên y tế thực hiện, có đủ thuốc sát trùng và chống nhiễm khuẩn.
4. Thuốc bôi chứa corticoid Nhóm thuốc này có tác dụng chống viêm, giảm ngứa mạnh, cải thiện các tổn thương do bệnh tổ đỉa gây nên.
Các loại thuốc bôi chứa corticoid thường đen lại các cải thiện lâm sàng rõ rệt đối với bệnh da liễu nói chung và bệnh tổ đỉa nói riêng do cơ chế tác dụng nhanh, mạnh. Tuy nhiên, đi kèm với đó là thuốc gây ra nhiều tác dụng phụ như gây mỏng da, giãn mao mạch, rậm lông, viêm nang lông…. Nếu sử dụng kéo dài trên diện tích da lớn, thuốc có thể gây ra các tác dụng phụ toàn thân như rối loạn chuyển hóa, suy thận… Vì vậy, chỉ nên dùng các loại thuốc bôi chữa corticoid tối đa 14 – 20 ngày, theo chỉ định của bác sĩ điều trị.
Các loại thuốc bôi trị tổ đỉa hiện nay đều kết hợp cả corticoid và hoạt chất bạt sừng là axit salicylic, hoạt chất kháng nấm hoặc kháng sinh để tăng hiệu quả điều trị, ngăn ngừa bội nhiễm. Một số loại khác kết hợp với kháng sinh hoặc thuốc chống nấm tại chỗ.
Dermovate được sử dụng phổ biến khi điều trị tổ đỉa Dermovate được sử dụng phổ biến khi điều trị tổ đỉa Một số loại thuốc bôi chữa corticoid thường dùng là:
Thuốc m�� Flucinar (Fluocinolone) Kem bôi Dermovate (Clobetasol) Thuốc bôi Tempovate (Clobetasol) Lưu ý: Không sử dụng thuốc mỡ chứa corticoid khi da phù nề, nổi nhiều mụn nước và rỉ dịch. Bởi thuốc có thể gây bí da khiến các tổn thương tại da trở nên nguy hiểm, khó lành và có nguy cơ viêm nhiễm cao hơn.
5. Thuốc bôi kháng nấm, kháng sinh tại chỗ Thuốc kháng sinh, chống nấm dùng tại chỗ dưới dạng các loại thuốc mỡ, kem bôi để phòng và điều trị nhiễm trùng. Khác với các thể bệnh chàm, da liễu khác, tổ đỉa khu trú ở lòng bàn tay, bàn chân và kẽ các ngón tay, ngón chân là nơi có nhiều nếp gấp, thường xuyên tiếp xúc với tác nhân gây bệnh nê dễ bị bội nhiễm.
Do vậy, sử dụng thuốc bôi kháng sinh, chống nấm ngoài tác dụng tiêu diệt vi khuẩn, nấm trong những trường hợp tổ đỉa do nhiễm khuẩn, nấm. Thuốc còn có tác dụng phòng ngừa bội nhiễm.
Bác sĩ có thể chỉ định các loại thuốc kháng sinh, chống nấm dạng đơn lẻ dược chất hoặc dạng kết hợp như:
Thuốc bôi Decocort (Hydrocortison + Miconazole Nitrate) Thuốc mỡ Bactroban (Mupirocin) Tyrosur gel (Tyrothricin) Thuốc mỡ Mupirocin ( Mupirocin ) Ngoài những loại thuốc bôi thường dùng kể trên, các bác sĩ da liễu có thể kê cho bạn một số loại thuốc trị tổ đỉa khác như Acid salicylic, hồ nước, dung dịch bạc nitrat, thuốc ức chế calcineurin…
Xem thêm: Bị bệnh vảy nến kiêng ăn gì? Nên ăn gì để không làm bệnh tồi tệ hơn?
Bệnh tổ đỉa uống thuốc gì? Với những trường hợp ngứa ngáy nhiều, có dấu hiệu nhiễm khuẩn, bội nhiễm hoặc kết hợp cơ địa dị ứng, các bác sĩ có thể kê một số loại thuốc uống. So với thuốc bôi, các loại thuốc uống có hoạt tính mạnh và dễ gây tác dụng phụ mạnh hơn nên chỉ sử dụng trong các trường hợp cần thiết.
1. Thuốc trị tổ đỉa kháng Histamin H1 Histamin là một hoạt chất trung gian hóa học gây nên các phản ứng dị ứng. Thuốc kháng Histamin H1 có vai trò đối kháng cạnh tranh với thụ thể histamin tại tế bào đích, làm histamin không gắn được với thụ thể nên không có tác dụng trên tế bào.
Với các bệnh lý da liễu, thuốc kháng Histamin H1 được sử dụng cả đường uống và bôi ngoài da để giảm các triệu chứng ngứa ngáy, khó chịu, cải thiện các tổn thương da.
Thuốc kháng histamin thế hệ 2 Thuốc kháng histamin thế hệ 2 Thuốc kháng Histamin có 2 thể hệ. Loại thuốc thuộc thế hệ 1 như Clorpheniramin có độ an toàn tương đối cao nhưng có thể gây buồn ngủ, giảm khả năng tập trung và giảm tiết dịch, gây khô miệng. Do vậy, người dùng cần thận trọng khi sử dụng thuốc trong thời gian lái xe, đưa ra quyết định quan trọng và thực hiện các hoạt động đòi hỏi độ tập trung cao.
Các loại thuốc kháng Histamin thế hệ 2 như Loratadin, Cetirizin, Fexofenadin… ít gây buồn ngủ hơn nhưng có thể gây ra một số tác dụng không mong muốn trên thần kinh và tim mạch.
2. Thuốc kháng sinh Trong các trường hợp có bội nhiễm, kháng sinh thường được chỉ định trong 7 – 0 ngày. Nhóm kháng sinh thường được chỉ định trong điều trị bệnh tổ đỉa chủ yếu là Penicilin (Ticarcillin hoặc Carbenicillin).
Nếu người bệnh có tiền sử dị ứng với Penicilin, có thể sử dụng các Cephalosporin để thay thế, bao gồm: Cefixim, Ceftriaxon và Cefuroxim…
Những trường hợp nhiễm khuẩn nặng hoặc có dấu hiệu kháng các kháng sinh nhóm beta lactam, các bác sĩ có thể chỉ định các kháng sinh nhóm Macrolid (Erythromycin, Clarithromycin…) hoặc nhóm Aminosid như (Gentamycin, Kanamycin, Amikacin…). Tuyệt đối không tự ý dùng kháng sinh nhóm Quinolon – đặc biệt là cho trẻ dưới 12 tuổi.
Lưu ý: Khi dùng kháng sinh, người bệnh cần tuân thủ tuyệt đối các hướng dẫn về liều lượng và thời gian dùng thuốc. Không tự ý ngừng thuốc khi triệu chứng đã giảm hoặc đổi thuốc khi không có sự chỉ định của bác sĩ. Điều này có thể làm gia tăng tỷ lệ vi khuẩn kháng thuốc và nguy cơ tái nhiễm lần sau.
3. Thuốc kháng nấm Với những trường hợp tổ đỉa do nhiễm nấm hoặc bội nhiễm nấm, người bệnh cần sử dụng thuốc chống nấm đường uống. Các loại thuốc chống nấm thường được sử dụng là Griseofulvin, Ketoconazol, Fluconazol… Các thuốc này ức chế enzym cytochrom P450 của nấm nên làm giảm tổng hợp ergosterol của vách tế bào nấm, kìm hãm sự lớn lên và phát triển của nấm.
Griseofulvin được sử dụng trong các trường hợp tổ đỉa do nấm Griseofulvin được sử dụng trong các trường hợp tổ đỉa do nấm Tuy nhiên, hầu hết các thuốc chống nấm đường uống đều gây hại lên gan, thận và ảnh hưởng đến quá trình tạo máu. Do vậy, bạn nên thông báo ngay với bác sĩ điều trị khi thấy những triệu chứng bất thường trong quá trình sử dụng thuốc. Khi dùng thuốc chống nấm đường uống, nên hạn chế tối đa sử dụng rượu, thuốc tránh thai đường uống và các thuốc chống đông nhóm Warfarin.
4. Thuốc trị tổ đỉa Corticoid đường uống Các Corticoid đường uống như Prednisolon, Hydrocortison, Dexamethason, Betamethason…. thường được sử dụng ngắn ngày trong khoảng 5 – 10 ngày tùy từng trường hợp. Thuốc có tác dụng chống viêm, chống dị ứng, giảm ngứa ngáy nhanh và mạnh.
Tuy nhiên, sử dụng Corticoid đường uống có thể gây suy giảm miễn dịch, suy tuyến thượng thận, loãng xương, tăng đường huyết, loét dạ dày tá tràng…. Vì vậy, thuốc chỉ được sử dụng trong những trường hợp tổn thương da bùng phát mạnh, gây phù nề nghiêm trọng và ít đáp ứng với những loại thuốc điều trị tại chỗ. Trong quá trình sử dụng, người bệnh cần tuân thủ tuyệt đối về liều lượng và thời gian uống và ngưng thuốc để tránh hậu quả nghiêm trọng.
5. Các thuốc điều trị triệu chứng khác Các loại vitamin A, C thường được chỉ định đường uống kèm theo để tăng cường sức đề kháng, thúc đẩy quá trình tái tạo là làm lành các tổn thương trên da, giúp bệnh chóng lành hơn.
Với những trường hợp bội nhiễm có sốt cao, đau nhức hoặc tổ đỉa tái phát nhiều lần, các bác sĩ có thể được chỉ định thêm một số loại thuốc uống khác như thuốc giảm đau hạ sốt, thuốc chống viêm non-steroid, viên uống bổ sung,…
Một số lưu ý khi sử dụng thuốc trị tổ đỉa Tổ đỉa là bệnh da liễu có tính chu kỳ và dễ tái phát. Nếu không chăm sóc và điều trị đúng cách, bệnh có thể tái phát thường xuyên, nhiều lần trong năm, tăng nguy cơ viêm nhiễm và lichen hóa, gây ảnh hưởng nghiêm trọng đến cuộc sống và công việc hằng ngày.
Dùng thuốc là biện pháp điều trị chính, hiệu quả nhất điều trị bệnh tổ đỉa. Tuy nhiên, nếu dùng không đúng cách, thuốc có thể là “con dao hai lưỡi” khiến các tổn thương da lan rộng và gây ra những tác dụng phụ nghiêm trọng.
Do vậy, để đảm bảo an toàn và hiệu quả khi dùng thuốc trị tổ đỉa, người bệnh cần lưu ý:
Không tự ý mua và sử dụng thuốc, đặc biệt là các loại thuốc đường uống. Tuân thủ nghiêm chỉnh các hướng dẫn của bác sĩ về loại thuốc, liều lượng và thời gian sử dụng. Tuyệt đối không tự ý cân chỉnh liều, ngừng thuốc sớm khi triệu chứng đã giảm hoặc kéo dài thời gian dùng thuốc, đặc biệt là thuốc kháng sinh và thuốc Corticoid đường uống. Thường xuyên thăm khám và tuân thủ các hướng dẫn điều trị của bác sĩ Thường xuyên thăm khám và tuân thủ các hướng dẫn điều trị của bác sĩ Trước khi sử dụng thuốc bôi ngoài da, người bệnh nên vệ sinh sạch sẽ vùng da cần điều trị. Tránh băng kín, che phủ da, trừ trường hợp có chỉ định t��� bác sĩ. Khai báo chi tiết với các bác sĩ về tiền sử bệnh lý, tiền sử dị ứng và dùng thuốc trong thời gian gần đây để được cân nhắc chỉ định các loại thuốc phù hợp. Thông báo ngay cho bác sĩ nếu có xuất hiện các dấu hiệu dị ứng thuốc nghiêm trọng. Tránh chà xát mạnh, cào gãi lên các mụn nước trong quá trình điều trị. Giữ gìn vệ sinh da đúng các, hạn chế tiếp xúc với các tác nhân gây bệnh như hóa chất, chất tẩy rửa, kim loại, côn trùng, phấn hoa… Trường hợp da có tiến triển xấu trong quá trình điều trị, cần thông báo ngay cho bác sĩ điều trị để được hướng dẫn xử lý hoặc đổi thuốc phù hợp. Trường hợp tổn thương da tiến triển dai dẳng và đáp ứng kém với thuốc bôi, thuốc uống, có thể áp dụng liệu pháp ánh sáng. Xây dựng lối sống lành mạnh để nâng cao hiệu quả điều trị và giảm ngừa nguy cơ tái phát. Sử dụng thuốc trị tổ đỉa là phương pháp điều trị chính và hiệu quả nhất hiện nay đối với căn bệnh dai dẳng khó chịu này. Tuy nhiên, phương pháp này cũng có thể gây ra những nguy cơ, rủi ro nhất định. Dùng đúng thuốc càng sớm càng hạn chế được những rủi ro do thuốc mang lại. Do vậy, ngay khi có những triệu chứng khởi phát ban đầu, bạn nên tìm gặp bác sĩ để được thăm khám và chỉ định thuốc phù hợp.
Xem thêm: Bị ngứa khắp người không rõ nguyên nhân phải xử lý như thế nào?
0 notes
Text
Pharmacology - Chapter 4 - Antibiotics and Antifungals - Part Two

Part One
Part Three
Part Four
Part Five
Transcription under the cut!







Fighting Bacterial Infections
Major Classes of Antibiotic Drugs: Penicillins
Examples of agents
Amoxicillin (Amoxil, Moxatag)
Ampicillin
Penicillin G
Penicillin V (Pen VK)
Dicloxacillin
Nafcillin
Oxacillin
Piperacillin
Ticarcillin
Amoxicillin-clavulanate (Augmentin)
Ampicillin-sulbactam (Unasyn)
Piperacillin-tazobactam (Zosyn)
Ticarcillin-clavulanate (Timentin)
Safety Alert
Up to 10% of patients in the US report penicillin allergies. Although true penicillin allergies are serious and can be life-threatening, many self-reported allergies are in fact adverse drug reactions and not an allergic reaction. If you are taking a patient history, specifically ask what his or her reaction is to the offending agent.
Major Classes of Antibiotic Drugs: Cephalosporins
How they work: Kill bacteria by inhibiting the formation of their cell wall
Therapeutic uses: Depending on generation of cephalosporin: dental work, oral infections, surgical prophylaxis, upper respiratory tract and sinus infections, UTIs, meningitis, intra-abdominal infections
Side effects: nausea, vomiting, diarrhea, headache, dizziness, mental disturbances, seizures, heart palpitations, bleeding abnormalities
Dispensing issues: allergies, high sugar content of cefdinir suspension, refrigerate suspensions except cefdinir and cefixime
Examples of agents:
Cefazolin (Ancef)
Cephalexin (Keflex)
Cefaclor (Ceclor)
Cefotetan (Cefotan)
Cefoxitin (Mefoxin)
Cefuroxime (Zinacef)
Cefdinir (Omnicef)
Cefditoren (Spectracef)
Cefixime (Suprax)
Cefotaxime (Suprax)
Cefotaxime (Claforan)
Cefpodoxime (Claforan)
Ceftazidime (Fortaz, Tazicef)
Ceftibutin (Cedax)
Ceftriaxone (Rocephin)
Cefepime (Maxipime)
Ceftaroline (Teflaro)
Safety Alert
Alert the pharmacist and prescriber if a patient who is allergic to penicillin is prescribed a cephalosporin. Even if the prescriber wants the drug dispensed, it is important to document this communication in case the person does have a cross-reaction.
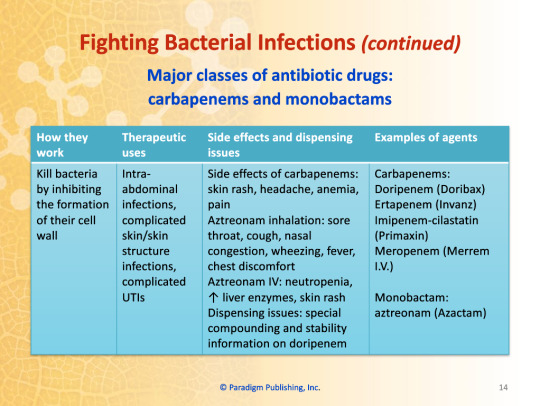
Major Classes of Antibiotic Drugs: Carbapenems and Monobactams
How they work: Kill bacteria by inhibiting the formation of their cell wall
Therapeutic uses: Intra-abdominal infections, complicated skin/skin structure infections, complicated UTIs
Side effects of carbepenems: skin rash, headache, anemia, pain
Aztreonam inhalation: sore throat, cough, nasal congestion, wheezing, fever, chest discomfort
Aztreonam IV: neutropenia, increased liver enzymes, skin rash
Dispensing issues: special compounding and stability information on doripenem
Examples of agents:
Carbapenems:
Doripenem (Doribex)
Ertapenem (Invanz)
Imipenem-cilastatin (Primaxin)
Meropenem (Merrem I.V.)
Monobactam:
Aztreonam (Azactam)
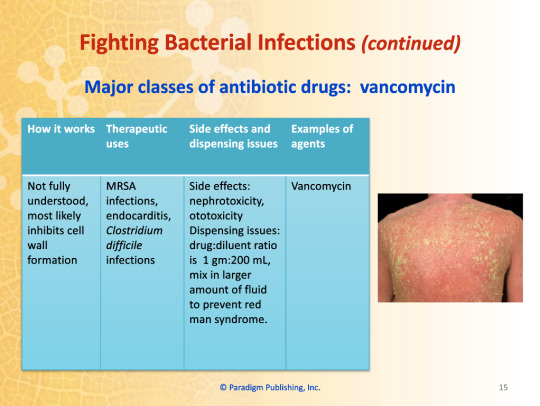
Major Classes of Antibiotic Drugs: Vancomycin
How it works: Not fully understood, most likely inhibits cell wall formation
Therapeutic uses: MRSA infections, endocarditis, Clostridium difficile infections
Side effects: nephrotoxicity, ototoxicity
Dispensing issues: drug:diluent ratio is 1 gm:200 mL, mix in larger amount of fluid to prevent red man syndrome
Examples of agents: Vancomycin
Major Classes of Antibiotic Drugs: Lincosamides and Macrolides
How they work: Block bacterial ability to produce needed proteins for survival
Therapeutic uses:
Lincosamides: acne, dental work, anaerobic pneumonia, bone infections, bowel infections, female genital infections, intra-abdominal infections
Macrolides: chlamydia, group A beta-hemolytic streptococcus, influenza, Legionnaire's disease, mycoplasma pneumonia, streptococcus pneumonia
Side effects: stomach upset, nausea, vomiting, heartburn, abdominal pain, diarrhea
Dispensing issues: take with food, seek medical attention for severe abdominal pain or diarrhea, clindamycin used topically for acne
Examples of agents:
Lincosamide:
Clindamycin (Cleocin)
Macrolides:
Azithromycin (Zitromax, Z-Pak, Z-Max, Zitromax, Tri-Pak)
Clarithromycin (Biaxin)
Erythromycin (EES, Eryc, EryPed, Ery-Tab, Erythrocin, Pediazole)
Work Wise
The azithromycin Z-Pak is an example of a drug that is supplied in a dose pack but can be dispensed from a bottle. The 250 mg and 500 mg tablets can be dispensed in a bottle or as a package. Just put same instructions on the label and use the same strength of the drug that is in the package.
Major Classes of Antibiotic Drugs: Aminoglycosides
How they work: Kill bacteria by blocking their ability to make essential proteins for survival
Therapeutic uses: Life-threatening infections due to Gram negative aerobes, sepsis, peritonitis
Side effects: nephrotoxicity, ototoxicity
Dispensing issues: variable doses, dosing is individualized and based on patient weight or therapeutic levels
Examples of agents:
Amikacin
Gentamicin (Garamycin, Gentak)
Tobramycin (TOBI, Tobrex)
Major Classes of Antibiotic Drugs: Tetracyclines
How they work: Inhibit protein synthesis within bacterial cells
Therapeutic uses: Acne, anthrax, chronic bronchitis, Lyme disease, Mycoplasma pneumoniae infection, Rickettsia infection, chlamydia
Side effects: upset stomach, nausea, vomiting, photosensitivity, permanent tooth discoloration
Dispensing issues: may be taken with food, apply sunscreen, expired product may degrade and cause kidney failure
Examples of agents:
Doxycycline (Vibramycin, Oracea, Adoxa)
Minocycline (Minocin, Solodyn)
Tetracycline (Sumycin)
Major Classes of Antibiotic Drugs: Fluoroquinolones
How they work: Inhibit the enzyme that helps DNA to coil
Therapeutic uses: Bone and joint infections, eye infections, serious RTIs, serious UTIs, anthrax
Side effects: nausea, vomiting, dizziness, diarrhea, bitter taste in the mouth, liver toxicity, alterations in glucose metabolism. QT prolongation
Dispensing issues: taking with food may not reduce GI effects, dose conversions when switching from oral to IV doses, must be dispensed with a Medication Guide
Examples of agents:
Ciprofloxacin (Cipro)
Levofloxacin (Levaquin)
Moxifloxacin (Avelox)
0 notes
Text
┎코코몽 소프트퍼즐 우리아이 안전퍼즐 - 학산문화사 ▤ 페니실린계┎
코코몽 소프트퍼즐 우리아이 안전퍼즐 - 학산문화사 소프트 퍼즐은 부드럽고 유연성이 뛰어나며 가볍고 안전한 무독성 EVA 소재로 만들어진 퍼즐입니다. 폭신폭신하고 말랑한 퍼즐 조각은 가벼울 뿐만 아니라 끼우고 빼기가 편리하도록 만들어 졌으며, 방수가 가능하기 때문에 아이드링 쉽고 자유롭게 가지고 놀 수 있는 장점을 가진 퍼즐입니다. 다양한 퍼즐 조각을 맞추는 아이의 손동작은 소근육 발달과 손과 눈의 협응력에 도움을 줍니다. 캐릭터의 그림에 맞춰 퍼즐을 ��성하려는 집중력과 심리적 만족감을 동시에 얻을 수 있습니다. 페니실린계 페니실린계는 대표적인 베타락탐계(β-lactams) 항생제로 세균의 세포벽을 이루는 펩티도글리칸 (peptidoglycan) 사이의 교차결합을 저해하여 세포벽 합성을 차단하는 기전으로 항균작용을 나타낸다. 특히, 페니실린으로 알려진 penicillin G (그림 1)는 감염증에 대한 화학요법에 성공한 항생제로는 최초로 대량생산이 가능해지면서 항생제 시대의 막을 열었다. 페니실린은 발견 이후 광범위한 감염증에 널리 사용되어 감염증에 의한 사망률을 급격히 감소시키는데 기여하였다. 그림 1. 페니실린 G (Wikimedia Commons) 목차 1.역사2.항균기전과 내성3.페니실린계 종류3.1.천연 페니실린(natural penicillins)3.2.반합성 페니실린(semisynthetic penicillins)3.3.페니실린분해효소-저항성 페니실린(penicillinase-resistant penicillins 또는antistaphylococcal penicillins)3.4.아미노페니실린(aminopenicillins)3.5.항녹농균 페니실린(anti-pseudomonal penicillins)4.집필5.감수6.참고문헌 역사 1928년 영국의 Alexander Flemming이 한천배지에 황색포도상구균(Staphylococcus aureus)을 배양하는 과정에서 오염된 푸른곰팡이(Penicillium notatum)에 의해 세균의 성장이 억제되는 현상을 발견하였다. Flemming은 푸른곰팡이의 배양액에 항균활성을 나타내는 물질이 있으며, 이 물질이 동물에는 독성을 보이지 않는다는 것을 밝혀내고 이를 페니실린이라고 명명하였다. 다만 이 당시에는 항균활성을 가진 화합물이 불안정하여 동정하지는 못하였다. 이후 1940년대에, 옥스포드 대학의 Howard Florey와 Ernst Chain 등이 푸른곰팡이 배양액으로부터 유효성분인 페니실린을 분리 및 구조 결정에 성공하였고, 임상 실험에서도 성과를 내면서 2차 세계 대전 동안 감염증에 처방되어 수많은 생명을 구하게 된다. 이러한 공로로 Flemming, Flory, Chain 세 사람은 1945년 노벨생리의학상을 공동 수상하였다. 항균기전과 내성 페니실린계의 항균기전은 베타락탐 환에 기반하는데, 다른 베타락탐계 항생제군과의 차이점은 환형구조의 차이이다. 페니실린은 베타락탐 환에 thiazolidine환이 결합된 penam환을 가지고 있다. 베타락탐 환은 세균의 세포벽 합성 마지막 단계에서 펩타이도글리칸의 교차결합에 관여하는 효소인 페니실린-결합 단백질(penicillin-binding protein, PBP)에 펩타이도글리칸 대신 결합하여 세포벽 합성을 저해한다. 증식 중인 세균이 세포벽을 합성하지 못하면 삼투압을 견디지 못하고 파열된다. PBP는 세균 특이적인 효소이기 때문에 페니실린은 세균에 선택적 독성을 나타내는 특징을 가지고 있다. 그러나 그람음성균의 경우 lipopolysaccharide (LPS) 층의 외막이 둘러싸고 있기 때문에 페니실린의 투과도가 떨어져서, 이를 보완한 페니실린이 나올 때까지 주로 그람양성균 감염증에 대해 사용되었다. 가장 오래된 항생제군으로 내성세균 또한 가장 먼저 알려졌다. 베타락탐분해효소(β-lactamase, Bla)에 의한 베타락탐 환의 가수분해가 대표적인 페니실린 내성기전이다. 페니실린계 종류 페니실린 발견 이후, 대량생산, 투여방식, 항균 스펙트럼, 내성문제 및 부작용 등의 문제를 보완한 다양한 형태의 페니실린이 개발되었다. 페니실린의 기본 모핵인 6-APA(6-amino-penicillanic acid)에 결합한 측쇄에 따라 항균스펙트럼, 안정성, 흡수율 등이 달라진다. 천연 페니실린(natural penicillins) 최초로 푸른곰팡이(Penicillium chrysogenum. 페니실린 발견 당시에는 Penicillium notatum으로 분류)에서 분리한 penicillin G외에도 1950년대에는 다른 푸른곰팡이(P. chrysogenum) 균주를 이용하여 위산에 분해되지 않아 경구투여가 가능한 penicillin V를 발굴하여 상용화에 성공하였다. 이들을 천연 페니실린이라 한다. 반합성 페니실린(semisynthetic penicillins) 1959년 일본의 Koichi Kato가 측쇄가 없는 페니실린 모핵을 발견하였다. 페니실린 모핵은 6-APA임이 밝혀지면서 생산이 가능해지자, 6-APA의 아미노기에 여러 가지 측쇄를 결합한 반합성 페니실린이 1000 여 종 넘게 개발되어 기존의 penicillin G의 단점을 극복할 수 있게 되었다. 현재 임상에서 사용되는 대부분의 페니실린은 반합성 페니실린이다. 페니실린분해효소-저항성 페니실린(penicillinase-resistant penicillins 또는antistaphylococcal penicillins) 페니실린의 사용이 증가하면서 페니실린에 내성을 갖는 포도상구균이 나타나기 시작하였다. 페니실린 내성균주는 베타락탐분해효소의 일종인 페니실린분해효소 (penicillinase)를 통해 베타락탐 환을 가수분해하여 항균작용을 무력화시킨다. 이에 따라 1960년에는 페니실린분해효소에 의해 분해되지 않는 페니실린으로 메티실린(methicillin)을 개발하였으며, 이 외에도 oxacillin, cloxacillin, dicloxacillin, nafcillin 등이 페니실린분해효소에 저항성을 가진 페니실린계 항생제로 개발되었다. 그러나 메티실린-내성 포도상구균 (methicillin-resistant Staphylococcus aureus, MRSA)이 등장하여 감염증 치료에 어려움을 겪고 있다. 아미노페니실린(aminopenicillins) 1961년 개발된 ampicillin은 대표적인 아미노페니실린계 항생제로 기존 페니실린과 달리 아미노기를 가지고 있기 때문에 그람음성균의 외막을 투과할 수 있어 대장균, 살모넬라균, 이질균 등에 대하여 우수한 항균작용를 나타내는 중범위 항생제이다. 대표적인 아미노페니실린으로는 ampicillin 외에 amoxicillin, bacampicillin이 있으며, 경구 투여 시 위장관에서 흡수율을 높인 약제들이다. 항녹농균 페니실린(anti-pseudomonal penicillins) 그람음성균에 대한 항균작용이 뛰어나 녹농균까지 저해할 수 있는 광범위 페니실린들이 개발되었는데, carboxypenicillin 그룹인 carbenicillin, sulbenicillin, ticarcillin 등이 그 예이다. 이들과 항균 스펙트럼은 비슷하지만 항균작용이 더 강력한 ureidopenicillin도 개발되었으며 piperacillin, mezlocillin 등이 이에 속한다. 집필 조유희/차의과학대학교 감수 하남출/서울대학교 참고문헌 한국미생물학회 편저. (2017). 미생물학. 범문에듀케이션. Kardos, N., & Demain, A. L. (2011). Penicillin: the medicine with the greatest impact on therapeutic outcomes. Applied microbiology and biotechnology, 92(4), 677.
0 notes
Photo


Sketchy Pharm To Do List I made
1) Antimicrobials a) Cell Wall and Membrane Active Antibiotics i) 1.1 Penicillin (12:34) ii) 1.2 Nafcillin, oxacillin, methicillin & dicloxacillin (5:35) iii) 1.3 Ampicillin, amoxicillin, piperacillin, ticarcillin (13:26) iv) 1.4 Cephalosporins (14:55) v) 1.5 Monobactams & carbapenems (9:08) vi) 1.6 Vancomycin (11:33) vii) 1.7 Daptomycin (5:57) b) Inhibitors of Bacterial Protein Synthesis i) 2.1 Tetracyclines (13:28) ii) 2.2 Macrolides (6:30) iii) 2.3 Clindamycin (11:24) iv) 2.4 Chloramphenicol (5:28) v) 2.5 Linezolid (7:06) vi) 2.6 Aminoglycosides (13:05) c) Antimycobacterials i) 3.1 Tuberculosis Drugs (17:06) ii) 3.2 Leprosy drugs (7:05) d) Other Antibiotics i) 4.1 Trimethoprim:sulfamethoxazole (16:30) ii) 4.2 Fluoroquinolones (11:45) iii) 4.3 Metronidazole (9:15) e) Antifungals ii) 5.1 Amphotericin, flucytosine (11:50) iii) 5.2 Azoles (11:47) iv) 5.3 Griseofulvin, Terbinafine, Echinocandins (9:26) f) Antivirals HIV i) 6.1 NRTIs (10:40) ii) 6.2 NNRTIs (5:16) iii) 6.3 Protease inhibitors (7:05) iv) 6.4 Maraviroc, fusion inhibitors, integrase inhibitors (10:14) g) Antivirals Hepatitis i) 7.1 Interferon α, β, γ (9:48) ii) 7.2 Ribavirin, sofosbuvir, simeprevir (10:56) h) Antivirals other i) 8.1 Acyclovir, valacyclovir, famciclovir (14:08) ii) 8.2 Ganciclovir, valganciclovir, foscarnet, cidofovir (12:30) 2) Antineoplastics a) Antimetabolites i) 1.1 Methotrexate, leucovorin, 5fluorouracil, hydroxyurea (29:27) ii) 1.2 Azathioprine, 6mercaptopurine, mycophenolate mofetil (15:50) iii) 1.3 Cladribine, cytarabine, gemcitabine (06:39) b) DNA & Cellular Division i) 2.1 Cyclophosphamide, ifosfamide, busulifan, nitrosoureas carmustine, lomustine, streptozocin (12:47) ii) 2.2 Cisplatin, carboplatin, oxaliplatin, amifostine (06:58) iii) 2.3 Bleomycin, doxorubicin, daunorubicin, actinomycin D (08:52) iv) 2.4 Etoposide, teniposide, topotecan, irinotecan (06:34) v) 2.5 Vincristine, vinblastine, paclitaxel (07:35) c) Kinase Inhibitors & Monoclonal Antibodies i) 3.1 Imatinib, erlotinib, sorafenib, sunitinib, vemurafenib (15:04) ii) 3.2 Rituximab, cetuximab, bevacizumab, alemtuzumab, trastuzumab (23:13) 3) Autonomic Drugs a) Parasympathetic i) 1.1 Cholinomimetics (16:17) ii) 1.2 Acetylcholinesterase Inhibitors (21:16) iii) 1.3 Muscarinic antagonists (19:46) b) Sympathetic i) 2.1 Sympathomimetics (29:37) ii) 2.2 Indirect sympathomimetics (16:32) iii) 2.3 Alpha drugs (21:46) iv) 2.4 Beta blockers (23:52) 4) Blood & Inflammation a) Anticoagulants & Thrombolytics i) 1.1 Heparin, LMWH, fondaparinux, direct thrombin inhibitors, Xa inhibitors (29:54) ii) 1.2 Warfarin (21:15) iii) 1.3 Antiplatelet agents (29:24) iv) 1.4 Thrombolytics (14:35) b) Dyslipidemia Drugs i) 2.1 Statins (26:05) ii) 2.2 Cholestyramine, ezetimibe (17:28) iii) 2.3 Fibrates, niacin (16:21)
c) AntiInflammatory i) 3.1 NSAIDs (33:40) ii) 3.2 Gout drugs (23:36) 5) Cardiovascular & Renal a) Heart Failure Drugs i) 1.1 Digoxin, milrinone, nesiritide (20:14) ii) 1.2 ACE inhibitors, ARBs, Aliskiren (26:04) b) Diuretics i) 2.1 Acetazolamide, mannitol (23:52) ii) 2.2 Loop diuretics (21:00) iii) 2.3 Thiazides (19:47) iv) 2.4 K+ sparing diuretics (25:23) c) Antihypertensives i) 3.1 Calcium channel blockers (21:01) ii) 3.2 Primary hypertension & hypertensive emergency (25:15) d) Antiarrhythmics i) 4.1 Class I AC (24:16) ii) 4.2 Class II (10:24) iii) 4.3 Class III (11:59) iv) 4.4 Class IV (08:30) v) 4.5 "Class V" (12:58) 6) GI & Endocrine a) GI i) 1.1 Antiemetic agents (19:07) ii) 1.2 H2 receptor blockers, PPIs (22:37) iii) 1.3 Laxatives & antidiarrheal agents (16:40) b) Diabetes i) 2.1 Insulin, sulfonylureas, meglitinides, GLP1 agonists, DPP4 inhibitors (29:56) ii) 2.2 Metformin, thiazolidinediones, pramlintide, SGLT2 inhibitors (23:59) c) Thyroid, Parathyroid & Adrenal i) 3.1 Propylthiouracil, methimazole, levothyroxine (21:52) ii) 3.2 Bisphosphonates, raloxifene, denosumab, calcitonin (18:18) iii) 3.3 Teriparatide, vitamin D, cinacalcet, sevelamer (19:18) iv) 3.4 Glucocorticoids (21:01)
d) Hypothalamic & Pituitary i) 4.1 ADH, DDAVP, ADH receptor antagonists (19:23) ii) 4.2 Growth hormone, mecasermin, octreotide, pegvisomant (17:34) 7) Neuro/Psych a) Sedative Hypnotics i) 1.1 Benzodiazepines, flumazenil (20:06) ii) 1.2 Nonbenzodiazepine hypnotics, melatonin, ramelteon (12:43) iii) 1.3 Barbiturates (13:39) b) Anesthetics & Analegesic i) 2.1 Propofol, etomidate, ketamine (10:04) ii) 2.2 Inhaled anesthetics, dantrolene (15:20) iii) 2.3 Opiates, naloxone, naltrexone (21:29) iv) c) Antidepressants & Anxiolytics i) 3.1 SSRIs, SNRIs, cyproheptadine (21:13) ii) 3.2 Tricyclic antidepressants (15:51) iii) 3.3 MAO inhibitors (13:01) iv) 3.4 Bupropion, mirtazapine, trazodone (15:24) d) Mood Stabilizers & Antiepileptic Drugs i) 4.1 Lithium (11:40) ii) 4.2 Valproate, topiramate, lamotrigine, levetiracetam (14:22) iii) 4.3 Carbamazepine, phenytoin, gabapentin, tiagabine, vigabatrin (19:03) iv) 4.4 Ethosuximide (5:51) e) Antipsychotics & Parkinson's i) 5.1 First generation antipsychotics (20:04) ii) 5.2 Second generation antipsychotics (17:00) iii) 5.3 Levodopa:carbidopa, entacapone, tolcapone, selegiline, ropinirole, pramipexole, amantadine (20:20) 8) Smooth Muscle a) Vasoactive i) 1.1 Nitrates (19:12) ii) 1.2 Triptans & migraine (8:43) iii) 1.3 Prostaglandins, prostacyclin, bosentan, PDE5 inhibitors (16:15) b) Allergy & Pulmonary i) 2.1 Antihistamines (15:48) ii) 2.2 Asthma therapy (22:16)
80 notes
·
View notes
Text
Pseudomonas Infections- Symptoms, Causes, Treatment
Pseudomonas infections are caused by a bacteria called Pseudomonas. These bacteria are found in soil, plants and water. It rarely affects people who are healthy. But if it affects to one of them, then it is generally mild. In case if people are hospitalized due to some other illness then they are or have a weak immune system then they are prone to these infections. Pseudomonases are common in hospital setting. It consist of pathogens, a microorganism that causes disease in hospitals. The infections can occur at any part of the body. So the symptoms are dependent on which body part does it occur.
Symptoms Of Pseudomonas Infections
Infections that are a part of blood or lungs are more severe than the skin infections.
Blood-
A bacterial infection of the blood is known as bacteremia. Blood infection tends to be more severe. Symptoms like-
Fever
Chills
Fatigue
Muscle and joint pain may occur.
Bacteremia along with Pseudomonas create low blood pressure, which can further lead to failure of organs like the heart, kidney and liver.
Lungs-
Infection of the lungs cause pneumonia which has symptoms like-
Chills
Fever
Cough
Difficulty in breathing.
Skin-
When this bacterium gets infected to the skin, it is likely to affect the hair follicles, known as folliculitis. Symptoms like-
Redness of the skin
Abscess formation in the skin
Draining wounds
Ear-
An external ear infection may result in “swimmer’s ear”, resulting in symptoms like-
Swelling
Ear pain
Itching inside the ear
Discharge from the ear
Difficulty in hearing.
Eye-
Eye infection may include-
Inflammation
pus
pain
swelling
redness
impaired vision
Causes Of Pseudomonas Infection
The bacteria, Pseudomonas favors moist areas and is easily found in soil and water. Thus they cause such diseases.
Risk Factors
Healthy people are at risk of infection. Also those with weak immune system and and hospitalized due to some illness are at risk too. The bacteria spreads in the hospitals at a faster pace. This is due to the hospital equipment or hospital workers who do not maintain proper hygiene. These infections are opportunistic infections as it attacks the person when their immunity system is already impaired. Certain condition may lead to increasing the infections like-
burn wounds
chemotherapy
cystic fibrosis
HIV or AIDS
presence of mechanical ventilator catheter
undergoing a surgery.
It is very rare that skin rashes, ear infections may have been seen in healthy individuals. The infection might come in contact with hot tubs and swimming pools that are not adequately chlorinated. This is known as ‘hot tub rash’. Eye infections are likely if they wear contacted lenses. The infection may occur at any part of the body like liver, brain, bones and sinuses.
Diagnosis
A physical examination may take place and take a note of the medical history and recent symptoms. A sample of pus, blood and tissue shall be taken for further investigations.
Treatment
Pseudomonas infections are treated with antibiotics. Antibiotic resistance have developed the ability to adapt and also overcome the situations. It is important that the doctor selects an effective antibiotic. The doctor sends a specimen from the patient to the laboratory to prescribe the best medicines.
Ceftazidime
Ciprofoxacin
Gentamicin
Cefepime
Aztreonam
Carbapenems
Ticarcillin
Ureidopenicillins
These medicines can be ordered from the best online medical store in India.
Outlook
The infections that take place in ear and skin are mild. Such severe infections can be fatal if not treated at the right time. In case of any new symptoms or no recovery for 1 month or more then the doctor shall be called upon immediately. Right treatment with the right antibiotic is what works the best in this disease.
0 notes
Text
Upper Urinary Tract Infections - Acute Pyelonephritis

Causes The most common causes of pyelonephritis are gram-negative aerobic bacteria, most commonly Escherichia coli. All organisms that cause acute cystitis can also cause acute pyelonephritis. Proteus species are particularly important because they produce an enzyme called urease, which causes urine to alkalinize and favours the formation of kidney stones (stones). Staphylococci can infect the kidney via the hematogenous route (by spreading from another outbreak to the bloodstream) and can cause renal abscesses, explains the best urologist in Noida. Symptoms The onset is sudden with chills and fever above 38.5 degrees C, pain in the kidney, general malaise, frequent urination (urination) and dysuria (urination on the urine). Often, nausea, vomiting and diarrhoea are associated. Untreated causes septic shock, most often fatal. Children may experience abdominal pain, states the urologist in Noida. Investigations Among the modifications of the laboratory tests are: leucocytosis with deviation to the left of the leukocyte formula (which denotes inflammation) the summary of urine shows the presence of pururia (pus in the urine), the leukocyte cylinders (leucocytes in the urine), the haematuria (blood in the urine) and light proteinuria (proteins in abnormal amounts in the urine) uroculture is mandatory hemocultures can be done, but the effectiveness is questionable because the pathogen can be found only in the urine With the exception of leukocyte cylinders, bacteremia and flank pain, none of the clinical or laboratory features are specific for pyelonephritis, so it is important to exclude other causes of fever, back (etc.) pain. Urea and creatinine are usually within normal limits in uncomplicated pyelonephritis. Treatment Hospitalization is required if the patient is: child (especially young or newborn baby) pregnant woman presents with high fever dehydrated in the septicemia phase. Recent data indicate that pregnant patients with a good general condition (who "look healthy") can be treated in the outpatient setting, but this is not the standard approach, says the urologist in Greater Noida. This condition is treated empirically with: intravenous third generation cephalosporin with or without gentamicin intravenous or oral fluoroquinolone (orally administered fluoroquinolones reach the same serum levels as intravenous) gentamicin and ampicillin ampicillin-sulbactam ticarcillin / clavulanic acid. According to the urologist in Ghaziabad empirical treatment is required until the results of culture and sensitivity to antibiotics are obtained. Gentamicin and fluoroquinolones are avoided in pregnant patients. Treatment is given intravenously for about 48 - 72 hours or more depending on the clinical response. Continue with oral antibiotics for another 2 - 6 weeks. Symptomatic medication (which relieves pain, fever and nausea) is also indicated. It ensures adequate hydration and maintenance of urinary flow with fluids administered orally or intravenously. If the patient does not have an acute disease, treated as outpatients for 10 days to 6 weeks with antibiotics. An effective therapeutic option is giving antibiotics intravenously or intramuscularly at the time of diagnosis and follow-up of the patient the next day. If necessary, an additional dose of antibiotics may be given for further examination if the patient's condition warrants administration of doses higher than oral doses but does not require hospitalization. Good communication with the patient should be ensured in case of worsening of the condition. Continuous monitoring must be attempted. If the patient's condition does not improve after 72 hours of adequate antimicrobial therapy, an infection superimposed on renal lithiasis is suspected(stones) or an obstruction in the urinary tract and is treated as quickly as possible to avoid complications. If the patient does not respond to antibiotics and the pathogen is known to be sensitive to current antibiotics, emphysematous pyelonephritis or abscess is suspected. Computed tomography will identify patients with these complications. In the few patients who have relapse after 2 weeks of therapy, a 6-week treatment is usually curative, suggests the urologist in Vaishali. To Remember! Empty cystourethrogram (VCUG) is considered after the resolution of the urinary tract infection in all patients with frequent relapses or unusual symptoms, says the urologist in Delhi. Urocultures should be restored 1 to 2 weeks after treatment in the following groups of patients: pregnant women children patients who remain symptomatic patients indicating suppression therapy. Urocultures for subsequent monitoring are optional in the cases of the patients other than those listed above. Read the full article
0 notes
Text
Penicillin G Benzathine Tetrahydrate - In House Impurity

Catalogue Number: PA 43 72520 Chemical Name: Ticarcillin Disodium CAS Number: 4697-14-7 Category: heterocycles,pharmaceutical standards,intermediates,fine chemicals,sulphur and selenium compounds Synonyms: Disodium (2S,5R,6R)-6-[[(2RS)-2-carboxylato-2-(thiophen-3-yl)acetyl] amino]-3,3-dimethyl-7-oxo-4-thia-1-azabicyclo[3.2.0]heptane-2-carboxylate; Ticillin Disodium Salt; (2S,5R,6R)-6-[[2-Carboxy-3-thienylacetyl]amino]-3,3-dimethyl-7-oxo-4-thia-1-azabicyclo[3.2.0]heptane-2-carboxylic Acid Disodium Salt; N-(2-Carboxy-3,3-dimethyl-7-oxo-4-thia-1-azabicyclo[3.2.0]hept-6-yl)-3-thiophenemalonamic Acid Disodium Salt; [2S-(2α,5α,6β)]-6-[(Carboxy-3-thienylacetyl)amino]-3,3-dimethyl-7-oxo-4-thia-1-azabicyclo[3.2.0]heptane-2-carboxylic Acid Disodium Salt; Aerugipen Disodium Salt; Molecular Form: C15H14N2Na2O6S2 Appearance: White Solid Mol. Weight: 428.39 Storage: -20˚C Hygroscopic, Freezer, Under inert atmosphere
For more details visit here.
0 notes
Text
Ticarcillin Market Size,Analysis And Growth Report 2017 By Radiant Insights,Inc
The Ticarcillin Market 2017 Report offers detailed analysis of the Ticarcillin market over the last five years, and provides extensive market forecasts by region/country and sub sector. It covers the key technological and market trends in the Ticarcillin market. It further lays out an analysis of the factors influencing the supply/demand for Ticarcillin, and the opportunities/challenges faced by industry participants. It also acts as an essential tool to companies active across the value chain and to the new entrants by enabling them to capitalize the opportunities and develop business strategies.
Request A Sample Copy of This Report at: https://www.radiantinsights.com/research/global-and-chinese-ticarcillin-market-outlook-2017-2022/request-sample
In particular, it provides an in-depth analysis of the following:
Market overview: detailed analysis of the whole value chain (upstream & downstream), insights into technological developments, and an extensive analysis of costs analysis from the aspects of raw materials, labor costs and etc.
Market size and driving factors: comprehensive analysis of the global Ticarcillin market during the 2012-2022 period, including market volume & value, growth and development trends, demand drivers and stimulators for Ticarcillin. It also provides an insight on the spending pattern and application pattern in different regions around the world.
Browse Full Research Report with TOC on https://www.radiantinsights.com/research/global-and-chinese-ticarcillin-market-outlook-2017-2022
Competitive landscape analysis: exhaustive analysis of top players on the market performances (sales and market position), strengths & weaknesses, opportunities and threats. It also provides the current consolidation trends in the industry and the challenges faced by industry participants.
Worldwide supply/demand pattern: analysis of the key markets in each region (North America, Europe, Asia-Pacific, ChinaMiddle East & Africa), providing an analysis of the top segments of Ticarcillin expected to be in demand.
Tends forecast: analysis of regional demand and growth trends, all the numbers, both - sales & volume, at each level of the detail are estimated till 2022, to give a glimpse of the potential market size in terms of value in this market.
About Radiant Insights
Radiant Insights is a platform for companies looking to meet their market research and business intelligence requirements. We assist and facilitate organizations and individuals procure market research reports, helping them in the decision making process. We have a comprehensive collection of reports, covering over 40 key industries and a host of micro markets. In addition to over extensive database of reports, our experienced research coordinators also offer a host of ancillary services such as, research partnerships/ tie-ups and customized research solutions.
Media Contact:
Michelle Thoras
201 Spear Street 1100,
Suite 3036, San Francisco,
CA 94105, United States
Tel: 1-415-349-0054
Toll Free: 1-888-928-9744
Mail: [email protected]
#Ticarcillin Market Size#Ticarcillin Market Share#Ticarcillin Market Growth#Ticarcillin Market Analysis
0 notes
Text
Thuốc Bidicarlin 3,2g tác dụng, liều dùng, giá bao nhiêu? | Tracuuthuoctay
TraCuuThuocTay.com chia sẻ: Thuốc Bidicarlin 3,2g điều trị bệnh gì?. Bidicarlin 3,2g công dụng, tác dụng phụ, liều lượng.
BÌNH LUẬN cuối bài để biết: Thuốc Bidicarlin 3,2g giá bao nhiêu? mua ở đâu? Tp HCM, Hà Nội, Cần Thơ, Bình Dương, Đồng Nai, Đà Nẵng. Vui lòng tham khảo các chi tiết dưới đây.
Bidicarlin 3,2g
Tác giả: Dược sĩ Hạnh Nguyễn Tham vấn y khoa nhóm biên tập. ngày cập nhật: 1/11/2019

Nhóm thuốc: Thuốc trị ký sinh trùng, chống nhiễm khuẩn, kháng virus,kháng nấm
Dạng bào chế:Bột pha tiêm
Đóng gói:Hộp 1 lọ, hộp 10 lọ
Thành phần:
Ticarcillin (dưới dạng Ticarcillin dinatri) 3g; Acid clavulanic (dưới dạng Clavulanat kali) 0,2g
SĐK:VD-33722-19
Nhà sản xuất: Công ty Dược & trang thiết bị Y tế Bình Định (BIDIPHAR) – VIỆT NAM Nhà đăng ký: Công ty Dược & trang thiết bị Y tế Bình Định (BIDIPHAR) Nhà phân phối:
Chỉ định:
– Nhiễm khuẩn đường hô hấp trên & dưới, da & mô mềm, tiết niệu & sinh dục.
– Viêm tuỷ, nhiễm khuẩn huyết, viêm phúc mạc, nhiễm khuẩn hỗn hợp sau phẫu thuật.
Liều lượng – Cách dùng
Người lớn
Liều dùng thông thường cho bệnh nhiễm khuẩn
Tiêm tĩnh mạch 3,1 g mỗi 4 giờ.
Thời gian: 3 hoặc 4 tuần, tùy theo tính chất và mức độ nghiêm trọng của nhiễm trùng.
Viêm nội mạc tử cung
Nhiễm trùng mức độ vừa: tiêm tĩnh mạch 50 mg/kg (tính theo ticarcillin) mỗi 6 giờ.
Nhiễm trùng mức độ nặng: tiêm tĩnh mạch 50 mg/kg (tính theo ticarcillin) 4 giờ.
Thời gian: liệu pháp tiêm nên được tiếp tục trong ít nhất 24 giờ sau khi bệnh nhân hết sốt, hết đau đớn, và số lượng bạch cầu đã bình thường hóa. Điều trị bằng doxycycline trong 14 ngày được khuyến cáo nếu nhiễm Chlamydia ở bệnh nhân sau sinh muộn (nên ngừng việc cho con bú).
Trẻ em
Liều dùng thông thường cho trẻ em mắc bệnh nhiễm trùng ổ bụng
Trẻ sơ sinh:
0-4 tuần, cân nặng 1199 g trở xuống: tiêm tĩnh mạch 75 mg/kg (tính theo ticarcillin) mỗi 12 giờ;
0-6 ngày, cân nặng lúc sinh 1200-2000 g: tiêm tĩnh mạch 75 mg/kg (tính theo ticarcillin) mỗi 12 giờ;
0-6 ngày, cân nặng 2001 g trở lên: tiêm tĩnh mạch 75 mg/kg (tính theo ticarcillin) mỗi 8 giờ;
7 ngày đến 4 tuần, cân nặng lúc sinh 1200-2000 g: tiêm tĩnh mạch 75 mg/kg (tính theo ticarcillin) mỗi 8 giờ;
7 ngày đến 4 tuần, cân nặng 2001 g trở lên: tiêm tĩnh mạch 100 mg/kg (tính theo ticarcillin) mỗi 8 giờ.
Ngoài ra, tiêm tĩnh mạch 200-300 mg/kg/ngày (phần ticarcillin) chia mỗi 6-8 giờ đã được khuyến cáo cho trẻ sơ sinh đủ tháng.
2 tháng hoặc ít hơn: tiêm tĩnh mạch 200-300 mg/kg/ngày (ticarcillin tính theo) chia mỗi 6-8 giờ
3 tháng tuổi trở lên:
Nếu trẻ nặng 59 kg trở xuống:
Nhiễm trùng nhẹ đến vừa: tiêm tĩnh mạch 25-50 mg/kg (tính theo ticarcillin) mỗi 6 giờ.
Nhiễm trùng nặng: tiêm tĩnh mạch 50 mg/kg (tính theo ticarcillin) mỗi 4 giờ; cách thay thế, tiêm tĩnh mạch từ 50 đến 75 mg/kg (tính theo ticarcillin) mỗi 6 giờ đã được khuyến cáo.
Nếu trẻ nặng 60 kg trở lên:
Nhiễm trùng nhẹ đến vừa: tiêm tĩnh mạch 3,1 g mỗi 6 giờ.
Nhiễm trùng nặng: tiêm tĩnh mạch 3,1 g mỗi 4 giờ.
Liều dùng thông thường cho trẻ em mắc bệnh nhiễm trùng khớp
Trẻ sơ sinh:
0-4 tuần, cân nặng 1199 g trở xuống: tiêm tĩnh mạch 75 mg/kg (tính theo ticarcillin) mỗi 12 giờ;
0-6 ngày, cân nặng lúc sinh 1200-2000 g: tiêm tĩnh mạch 75 mg/kg (tính theo ticarcillin) mỗi 12 giờ;
0-6 ngày, cân nặng 2001 g trở lên: tiêm tĩnh mạch 75 mg/kg (tính theo ticarcillin) mỗi 8 giờ;
7 ngày đến 4 tuần, cân nặng lúc sinh 1200-2000 g: tiêm tĩnh mạch 75 mg/kg (tính theo ticarcillin) mỗi 8 giờ;
7 ngày đến 4 tuần, cân nặng 2001 g trở lên: tiêm tĩnh mạch 100 mg/kg (tính theo ticarcillin) mỗi 8 giờ.
Ngoài ra, tiêm tĩnh mạch 200-300 mg/kg/ngày ( ticarcillin) chia mỗi 6-8 giờ đã được khuyến cáo cho trẻ sơ sinh đủ tháng.
2 tháng hoặc ít hơn: tiêm tĩnh mạch 200-300 mg/kg/ngày (ticarcillin) chia mỗi 6-8 giờ.
3 tháng tuổi trở lên:
Nếu trẻ nặng 59 kg trở xuống:
Nhiễm trùng từ nhẹ đến vừa: tiêm tĩnh mạch 25-50 mg/kg (tính theo ticarcillin) mỗi 6 giờ
Nhiễm trùng nặng: tiêm tĩnh mạch 50 mg/kg (tính theo ticarcillin) mỗi 4 giờ; cách khác, tiêm tĩnh mạch từ 50 đến 75 mg/kg (tính theo ticarcillin) mỗi 6 giờ đã được khuyến cáo.
Nếu trẻ nặng 60 kg trở lên:
Nhiễm trùng từ nhẹ đến vừa: tiêm tĩnh mạch 3,1 g mỗi 6 giờ.
Nhiễm trùng nặng: tiêm tĩnh mạch 3,1 g mỗi 4 giờ.
Chống chỉ định:
Dị ứng với penicillin & các beta-lactam khác. Tiền sử suy gan do dùng nhóm penicillin. Tăng bạch cầu đơn nhân.
Tương tác thuốc:
Thuốc chống đông máu (ví dụ, heparin, warfarin) vì nguy cơ chảy máu có thể tăng lên; Probenecid bởi vì có thể làm tăng nguy cơ tác dụng phụ của clavulanate + ticarcillin; Kháng sinh nhóm tetracycline (ví dụ, doxycycline), vì các thuốc này có thể làm giảm tác dụng của clavulanate + ticarcillin; Methotrexate vì nguy cơ tác dụng phụ của methotrexate có thể tăng lên do clavulanate + ticarcillin; Kháng sinh nhóm aminoglycoside (như gentamicin), mycophenolate, hoặc thuốc tránh thai đường uống (ví dụ, thuốc tránh thai) vì hiệu quả của các thuốc này có thể giảm do clavulanate + ticarcillin.
Tác dụng phụ:
Tiêu chảy nhẹ, đầy hơi, đau bụng; Buồn nôn hoặc nôn mửa; Đau khớp hoặc đau cơ; Đau đầu; Phát ban da hoặc ngứa; Đau, sưng, hoặc nóng rát nơi tiêm thuốc; Nhiễm nấm âm đạo (ngứa hoặc tiết dịch).
Phản ứng phụ nghiêm trọng:
Tiêu chảy có nước hoặc có máu; Có máu trong nước tiểu, muốn đi tiểu gấp, đi tiểu đau hoặc khó khăn; Dễ bầm tím hoặc chảy máu, suy nhược bất thường; Khô miệng, khát nước, lú lẫn, đi tiểu nhiều, đau cơ hay yếu cơ, nhịp tim nhanh, cảm thấy choáng váng, ngất xỉu; Sốt, ớn lạnh, đau nhức cơ thể, các triệu chứng cúm; Sốt, đau họng và đau đầu với phồng rộp nặng, bong tróc, và phát ban da đỏ; Đau ngực; Co giật.
Chú ý đề phòng:
Bệnh nhân suy gan. Suy thận nặng: chỉnh liều. Phụ nữ có thai & cho con bú.
Thông tin thành phần Ticarcillin
Dược lực:
Các thuốc kháng sinh beta – lactam gồm các penicilin và cephalosporin cùng có cơ chế tác dụng chung là ức chế sự tổng hợp peptidoglycan của thành tế bào vi khuẩn. Các carboxypenicilin, gồm carbenicilin và ticarcilin, có tác dụng với một số chủng Pseudomonas và một số loài Proteus indol dương tính, kháng ampicilin và thuốc cùng loại. Chúng không có tác dụng với phần lớn các chủng Staphylococcus aureus. Ở nồng độ cao thuốc này có tác dụng với Bacteroides fragilis nhưng tác dụng kém hơn penicilin G. Ticarcilin rất giống carbenicilin, nhưng tác dụng mạnh hơn 2 – 4 lần trên P. aeruginosa; liều dùng vì vậy thấp hơn, và tỷ lệ trường hợp tác dụng độc giảm. Ticarcilin là carboxypenicilin được ưa dùng để điều trị những nhiễm khuẩn nặng do Pseudomonas, ví dụ trên những vết bỏng nặng có thể phát triển nhiễm khuẩn Pseudomonas. Sự kháng thuốc: Vi khuẩn kháng với thuốc kháng sinh beta – lactam tăng lên rất nhanh. Cơ chế kháng thuốc không chỉ do sản sinh beta – lactamase, mà còn do biến đổi protein gắn với penicilin, và giảm sự thâm nhập của kháng sinh. Ticarcilin hiện nay chưa được dùng rộng rãi ở Việt Nam; trong báo cáo ASTS (1997 – 1998), không có số liệu về tần số kháng thuốc của vi khuẩn với ticarcilin ở Việt Nam. Ticarcilin là thuốc quan trọng để điều trị những nhiễm khuẩn nặng do vi khuẩn Gram âm. Thuốc có tác dụng điều trị nhiễm khuẩn huyết, viêm phổi, nhiểm khuẩn sau bỏng, và nhiễm khuẩn đường tiết niệu do vi khuẩn kháng penicilin G và ampicilin; những vi khuẩn gây bệnh đặc biệt chịu tác dụng của ticarcilin bao gồm: P. aeruginosa, chủng Proteus indol dương tính và Enterobacter.
Dược động học :
Ticarcilin natri được hấp thu không đáng kể qua đường tiêu hóa, nên phải dùng đường tiêm. Dễ được hấp thu khi tiêm bắp. Ðạt nồng độ đỉnh huyết tương trong vòng 30 – 75 phút sau tiêm bắp. Sau khi tiêm chậm tĩnh mạch, đạt ngay nồng độ đỉnh. Ticarcilin phân bố vào dịch màng phổi, dịch kẽ, da, thận, xương, mật và đờm. Thể tích phân bố trung bình 0,21 ± 0,04 lít/kg ở người lớn. Giống như các penicilin khác, ticarcilin chỉ đạt nồng độ thấp trong dịch não – tủy; nồng độ trong dịch não – tủy thường cao hơn khi màng não bị viêm so với trường hợp màng não bình thường. Nồng độ ticarcilin trong mật cao hơn nhiều lần so với nồng độ đồng thời trong huyết thanh. Khoảng 45 đến 65% ticarcilin gắn với protein huyết thanh. Ở người lớn có chức năng thận bình thường, ticarcilin có nửa đời thải trừ là 1,2 ± 0,2 giờ. Ticarcilin và các chất chuyển hóa được bài tiết nhanh chủ yếu qua nước tiểu (77 ± 12%). Ðộ thanh thải của ticarcilin là 1,6 ± 0,3 ml/kg trong một phút ở người lớn. Nồng độ ticarcilin trong huyết thanh cao hơn, và nửa đời huyết thanh kéo dài ở người có chức năng thận và/hoặc gan suy giảm. Ở trẻ sơ sinh, nửa đời huyết thanh tỷ lệ nghịch với trọng lượng cơ thể khi sinh, thời kỳ mang thai và số tuần tuổi của đứa trẻ. Có thể loại bỏ ticarcilin khỏi cơ thể bằng thẩm tách máu.
Chỉ định :
Ticarcilin được sử dụng chủ yếu để điều trị nhiễm khuẩn do trực khuẩn ưa khí Gram âm nhạy cảm [ví dụ, các chủng P. aeruginosa, Proteus vulgaris, Providencia rettgeri (tên cũ Proteus rettgeri), Morganella morganii (tên cũ Proteus morganii), P. mirabilis, Escherichia coli, Enterobacter nhạy cảm], để điều trị nhiễm vi khuẩn ưa khí – kỵ khí hỗn hợp, hoặc để điều trị theo kinh nghiệm trên người bệnh sốt có giảm bạch cầu hạt.
Liều lượng – cách dùng:
Cách dùng
Ticarcilin natri được tiêm tĩnh mạch chậm hoặc truyền tĩnh mạch, hoặc tiêm bắp sâu. Ðể điều trị nhiễm khuẩn nặng, tiêm thuốc tĩnh mạch tốt hơn là tiêm bắp. Thường chỉ tiêm bắp để điều trị nhiễm khuẩn đường tiết niệu không biến chứng.
Ðể pha dung dịch ban đầu dùng tiêm bắp, cho thêm 2 ml nước vô khuẩn để tiêm, hoặc thuốc tiêm 1% lidocain hydroclorid (không có epinephrin), hoặc thuốc tiêm 0,9% natri clorid vào lọ 1 g để có nồng độ 1 g trong 2,6 ml.
Ðể pha dung dịch ban đầu dùng tiêm tĩnh mạch trực tiếp, cho thêm ít nhất 4 ml thuốc tiêm dextrose 5%, hoặc natri clorid 0,9%, hoặc Ringer lactat vào lọ 1 g. Mỗi gam ticarcilin có thể được pha loãng thêm nếu muốn. Ðể tránh kích ứng tĩnh mạch, tiêm thuốc càng chậm càng tốt và dùng các dung dịch chứa 5 mg/ml hoặc ít hơn. Có thể tiêm truyền cách quãng trong thời gian 30 phút đến 2 giờ ở người lớn. Ở trẻ sơ sinh, có thể tiêm truyền cách quãng trong thời gian 10 – 20 phút.
Liều lượng
Liều ticarcilin natri được biểu thị bằng ticarcilin base.
Liều thường dùng cho người lớn và thiếu niên:
Ðể chống nhiễm khuẩn: Tiêm truyền tĩnh mạch, 3 g (base), cứ 4 giờ một lần; hoặc 4 g, cứ 6 giờ một lần.
Viêm màng não nhiễm khuẩn: Tiêm truyền tĩnh mạch, 75 mg/kg thể trọng, cứ 6 giờ một lần.
Nhiễm khuẩn đường tiết niệu có biến chứng: Tiêm truyền tĩnh mạch, 3 g (base), cứ 6 giờ một lần.
Nhiễm khuẩn đường tiết niệu không có biến chứng: Tiêm bắp hoặc tĩnh mạch, 1 g (base) cứ 6 giờ một lần.
Giới hạn liều thường dùng cho người lớn: Tối đa 24 g/ngày.
Liều thường dùng cho trẻ em
Ðể chống nhiễm khuẩn: Trẻ sơ sinh dưới 2 kg thể trọng: Tiêm bắp hoặc tĩnh mạch, 75 mg/kg, cứ 12 giờ một lần, trong tuần đầu sau khi sinh; tiếp theo 75 mg/kg, cứ 8 giờ một lần sau đó.
Trẻ sơ sinh 2 kg thể trọng trở lên: Tiêm bắp hoặc tĩnh mạch, 75 mg/kg, cứ 8 giờ một lần, trong tuần đầu sau khi sinh; tiếp theo 75 mg/kg, cứ 6 giờ một lần sau đó.
Trẻ em dưới 40 kg thể trọng: Tiêm truyền tĩnh mạch, 33,3 – 50 mg (base) cho 1 kg thể trọng, cứ 4 giờ một lần; hoặc 50 – 75 mg/kg, cứ 6 giờ một lần.
Nhiễm khuẩn đường tiết niệu có biến chứng: Tiêm truyền tĩnh mạch, 25 – 33,3 mg (base) cho 1 kg thể trọng, cứ 4 giờ một lần; hoặc 37,5 – 50 mg/kg, cứ 6 giờ một lần.
Nhiễm khuẩn đường tiết niệu không có biến chứng: Tiêm bắp hoặc tĩnh mạch, 12,5 – 25 mg (base) cho 1 kg thể trọng, cứ 6 giờ một lần; hoặc 16,7 – 33,3 mg/kg, cứ 8 giờ một lần.
Trẻ em 40 kg thể trọng trở lên: Xem liều thường dùng cho người lớn và thiếu niên.
Chống chỉ định :
Mẫn cảm với ticarcilin hoặc bất cứ thành phần nào của thuốc, hoặc bất cứ penicilin nào.
Tác dụng phụ
Ít gặp
Co giật, lú lẫn, ngủ lơ mơ, sốt.
Ban da
Mất cân bằng điện giải.
Thiếu máu tan máu, phản ứng Coombs dương tính.
Viêm tĩnh mạch huyết khối.
Giật rung cơ.
Viêm thận kẽ cấp tính.
Phản ứng quá mẫn, phản vệ, phản ứng Jarish – Herxheimer.
Xử trí
Khi có phản ứng phản vệ nghiêm trọng, phải điều trị cấp cứu ngay, gồm: Tiêm dưới da adrenalin (epinephrin), thở oxygen, tiêm tĩnh mạch corticosteroid, hô hấp hỗ trợ (gồm cả đặt ống khí quản). Nếu có biểu hiện chảy máu, phải ngừng ticarcilin và thực hiện việc điều trị thích hợp.
Thông tin thành phần Clavulanic acid
Dược lực:
Clavulanic acid là kháng sinh thường phối hợp với Amoxicillin có phổ kháng khuẩn rộng.
Dược động học :
Clavulanat kali hấp thu dễ dàng qua đường uống. Nồng độ của thuốc trong huyết thanh đạt tối đa sau 1 – 2 giờ uống thuốc. Với liều 250 mg (hay 500 mg) sẽ có khoảng 3 mcg/ml acid clavulanic trong huyết thanh. Sau 1 giờ uống 5 mg/kg acid clavulanic sẽ có trung bình 3,0 mcg/ml acid clavulanic trong huyết thanh. Sự hấp thu của thuốc không bị ảnh hưởng bởi thức ăn và tốt nhất là uống ngay trước bữa ăn. Sinh khả dụng đường uống của acid clavulanic là 75%. Khoảng 30 – 40% acid clavulanic được thải trừ qua nước tiểu dưới dạng hoạt động. Probenecid không ảnh hưởng đến sự đào thải của acid clavulanic.
Tác dụng :
Acid clavulanic do sự lên men của Streptomyces clavuligerus có cấu trúc beta – lactam gần giống penicillin, có khả năng ức chế beta – lactamase do phần lớn các vi khuẩn gram âm và Staphylococcus sinh ra. Đặc biệt nó có tác dụng ức chế mạnh các beta – lactamase truyền qua plasmid gây kháng các penicillin và các cephalosporin. Pseudomonas aeruginosa, Proteus morganii và rettgeri, một số chủng Enterobacterr và Providentia kháng thuốc này. Bản thân acid clavulanic có tác dụng kháng khuẩn rất yếu. Acid clavulanic giúp cho amoxicillin không bị beta – lactamase phá huỷ, đồng thời mở rộng thêm phổ kháng khuẩn của amoxicillin một cách hiệu quả đỗi với nhiều vi khuẩn thông thường đã kháng lại amoxicillin, kháng các penicillin khác và các cephalosporin. Có thể coi amoxicillin và clavulanat là thuôc diệt khuẩn đối với các Pneumococcus, các Streptococcus beta tan máu, Staphylococcus (chủng nhạy cảm với penicillin không bị ảnh hưởng của penicillinase), Haemophilus influenza và Branhamella catarrhalis kể cả những chủng sinh sản mạnh beta – lactamase. Tóm lại phổ diệt khuẩn của thuốc bao gồm: Vi khuẩn gram dương: Loại hiếu khí: Streptococcus faecalis, Streptococcus pneumoniae, Streptococcus pyogenes, Streptococcus viridans, Staphylococcus aureus, Corynebacterium, Bacillus anthracis, Listeria monocytogenes. Loại yếm khí: Các loài Bacteroides kể cả B.fragilis.
Chỉ định :
Nhiễm khuẩn nặng đường hô hấp trên: viêm amidan, viêm xoang, viêm tai giữa đã được điều trị bằng các kháng sinh thông thường nhưng không đỡ.
Nhiễm khuẩn đường hô hấp dưới bởi các chủng H.influenza và Branhamella catarrbalis sản sinh beta – lactamase: viêm phế quản cấp và mạn, viêm phổi – phế quản.
Nhiễm khuẩn nặng đường tiết niệu – sinh dục bởi các chủgn E.coli, Klebsiella và Enterobacter sản sinh: viêm bàng quang, viêm niệu đạo, viêm bể thận (nhiễm khuẩn đường sinh dục nữ).
Nhiễm khuẩn da và mô mềm: mụn nhọt, áp xe, nhiễm khuẩn máu sản khoa, nhiễm khuẩn trong ổ bụng (tiêm tĩnh mạch trong nhiễm khuẩn máu, viêm phúc mạc, nhiễm khuẩn sau mổ, đề phòng nhiễm khuẩn trong khi mổ dạ dày – ruột,tử cung, đầu và cổ, tim, thận, thay khớp và đường mật).
Liều lượng – cách dùng:
Dạng uống: – Liều người lớn: uống 1 viên 125 mg acid clavulanic cách 8 giờ /lần. Với nhiễm khuẩn nặng và nhiễm khuẩn đường hô hấp dưới điều trị 1 viên 125 mg acid clavulanic cách 8 giờ/lần, trong 5 ngày. – Liều trẻ em: + Trẻ em trên 40 kg: uống theo liều người lớn. Điều trị không được vượt quá 14 ngày mà không khám lại. Dạng tiêm: Người lớn và trẻ em trên 12 tuổi: tiêm tĩnh mạch trực tiếp rất chậm hoặc tiêm truyền nhanh 1 g/lần, cứ 8 giờ tiêm 1 lần. Trường hợp nhiễm khuẩn nặng hơn, có thể hoặc tăng liều tiêm (cứ 6 giờ tiêm 1 lần) hạơc tăng liều lên tới 6 g/ngày. Không bao giờ vượt quá 200 mg acid clavulanic cho mỗi lần tiêm. Dự phòng nhiễm khuẩn khi phẫu thuật: tiêm tĩnh mạch 1 g vào lúc gây tiền mê. Trẻ em, trẻ đang bú, trẻ sơ sinh: dùng loại lọ tiêm 500 mg. Không vượt quá 5 mg/kg thể trọng đối với acid clavulanic cho mỗi lần tiêm. Trẻ em từ ba tháng đến 12 tuổi: 100 mg/kg/ngày, chia làm 4 lần, tiêm tĩnh mạch trực tiếp rất chậm hoặc tiêm truyền.
Chống chỉ định :
Cần chú ý đến khả năng dị ứng chéo với các kháng sinh beta – lactam như các cephalosporin. Chú ý đến người bệnh có tiền sử vàng da/rối loạn chức năng gan do dùng amoxicillin và clavulanat hay các penicillin vì acid clavulanic gây tăng nguy cơ ứ mật trong gan.
Tác dụng phụ
Các tác dụng không mong muốn thường gặp nhất là những phản ứng về tiêu hoá: ỉa chảy, buồn nôn, nôn. Ngoài ra còn có thể gây ngoại ban, ngứa. Ít gặp: tăng bạch cầu ái toan, viêm gan, vàng da ứ mật, tăng transaminase, ngứa, ban đỏ, phát ban. Hiếm gặp: phản ứng phản vệ, phù Quincke, giảm nhẹ tiểu cầu, giảm bạch cầu, thiếu máu tan máu, viêm đại tràng giả mạc, hội chứng Stevens – Johnson, ban đỏ đa dạng, viêm da bong, hoại tử biểu bì do ngộ độc, viêm thận kẽ.
Lưu ý: Dùng thuốc theo chỉ định của Bác sĩ
Nguồn tham khảo drugs.com, medicines.org.uk, webmd.com và TraCuuThuocTay.com tổng hợp.
Cần tư vấn thêm về Thuốc Bidicarlin 3,2g tác dụng, liều dùng, giá bao nhiêu? bình luận cuối bài viết.
Tuyên bố miễn trừ trách nhiệm y tế
Nội dung của TraCuuThuocTay.com chỉ nhằm mục đích cung cấp thông tin về Thuốc Bidicarlin 3,2g tác dụng, liều dùng, giá bao nhiêu? và không nhằm mục đích thay thế cho tư vấn, chẩn đoán hoặc điều trị y tế chuyên nghiệp.
Chúng tôi miễn trừ trách nhiệm y tế nếu bệnh nhân tự ý sử dụng thuốc mà không tuân theo chỉ định của bác sĩ.
Vui lòng liên hệ với bác sĩ hoặc phòng khám, bệnh viện gần nhất để được tư vấn.
Đánh giá 5* post
The post Thuốc Bidicarlin 3,2g tác dụng, liều dùng, giá bao nhiêu? appeared first on Tra Cứu Thuốc Tây.
Dẫn nguồn từ Tra Cứu Thuốc Tây https://tracuuthuoctay.com/thuoc-bidicarlin-32g-tac-dung-lieu-dung-gia-bao-nhieu/
0 notes
Text
Amoxicillin
Amoxicillin là gì?
Amoxicillin là một loại kháng sinh penicillin chống lại vi khuẩn.
Amoxicillin được sử dụng để điều trị nhiều loại nhiễm trùng khác nhau do vi khuẩn, chẳng hạn như viêm amidan, viêm phế quản, viêm phổi và nhiễm trùng tai, mũi, họng, da hoặc đường tiết niệu.
Amoxicillin đôi khi cũng được sử dụng cùng với một loại kháng sinh khác gọi là clarithromycin ( Biaxin ) để điều trị loét dạ dày do nhiễm vi khuẩn Helicobacter pylori . Sự kết hợp này đôi khi được sử dụng với một chất làm giảm axit dạ dày gọi là lansoprazole ( Prevacid ).
Thuốc Amoxicillin có những dạng và hàm lượng nào?
Amoxicillin được chia làm 3 dạng đó là viên nang, viên nén và thuốc bột tiêm. Cụ thể:
Viên nang, thuốc uống: 250mg và 500mg.
Viên nén phóng thích kéo dài, dạng thuốc uống: 775mg.
Viên nén phóng thích tức thời, dạng uống: 875mg.
Thuốc bột tiêm hoặc dung dịch uống
Thuốc kháng sinh Amoxicillin được sử dụng trong điều trị nhiễm trùng (2)
Thông tin quan trọng
Trước khi sử dụng amoxicillin, hãy cho bác sĩ biết nếu bạn bị dị ứng với các cephalosporin như Omnicef, Cefzil, Ceftin, Keflex và những người khác. Cũng nói với bác sĩ của bạn nếu bạn bị hen suyễn, bệnh gan hoặc thận, rối loạn đông máu hoặc bất kỳ loại dị ứng nào.
Amoxicillin có thể làm thuốc tránh thai kém hiệu quả. Hãy hỏi bác sĩ về việc sử dụng phương pháp ngừa thai không có nội tiết tố (như bao cao su, màng ngăn, thuốc diệt tinh trùng) để tránh mang thai trong khi d��ng thuốc này.
Amoxicillin sẽ không điều trị nhiễm virus như cảm lạnh thông thường hoặc cúm. Không dùng chung thuốc này với người khác, ngay cả khi họ có cùng triệu chứng với bạn.
Thuốc kháng sinh có thể gây tiêu chảy. Điều này có thể xảy ra trong khi bạn đang dùng amoxicillin, hoặc trong vài tháng sau khi bạn ngừng dùng thuốc. Đây có thể là một dấu hiệu của một nhiễm trùng mới. Nếu bạn bị tiêu chảy chảy nước hoặc có máu, hãy ngừng dùng thuốc này và gọi cho bác sĩ của bạn. Không sử dụng thuốc chống tiêu chảy trừ khi bác sĩ nói với bạn.
Một số lưu ý trước khi dùng thuốc Amoxicillin
Bạn không nên sử dụng amoxicillin nếu bạn bị dị ứng với bất kỳ loại kháng sinh penicillin nào, chẳng hạn như ampicillin , dicloxacillin, oxacillin, penicillin hoặc ticarcillin.
Để đảm bảo thuốc này an toàn cho bạn, hãy cho bác sĩ biết nếu bạn có:
Bệnh thận
Bạch cầu đơn nhân
Tiêu chảy do dùng kháng sinh
Dị ứng thực phẩm hoặc thuốc (đặc biệt là thuốc kháng sinh cephalosporin như omnicef , cefzil , ceftin , keflex và các loại khác).
Người ta không biết liệu thuốc này sẽ gây hại cho thai nhi. Hãy cho bác sĩ của bạn nếu bạn đang mang thai hoặc dự định có thai.
Amoxicillin có thể làm thuốc tránh thai kém hiệu quả. Hãy hỏi bác sĩ về việc sử dụng một tổ chức phi hormon ngừa thai (bao cao su, cơ hoành , mũ cổ tử cung, hoặc xốp tránh thai) để tránh thai.
Có thể không an toàn khi cho con bú trong khi sử dụng thuốc này. Hỏi bác sĩ về bất kỳ rủi ro.
Thuốc kháng sinh Amoxicillin được sử dụng trong điều trị nhiễm trùng (3)
Liều dùng Amoxicillin như thế nào?
Liều dùng Amoxicillin dành cho người lớn
Tùy thuộc vào loại bệnh và mức độ bệnh lý mà Amoxicillin sẽ được chỉ định dùng ở mỗi người khác nhau.
Đối với bệnh Tai / Mũi / Họng/ Da / Cấu trúc da bộ phận sinh dục: Nếu bệnh ở mức độ nhẹ, vừa phải, Amoxicillin được dùng với liều là 500mg hoặc 250mg. Ở mức độ nghiêm trọng, bệnh nặng, Amoxicillin được dùng với liều 875mg hoặc 500mg.
Bệnh về đường hô hấp dưới: Dùng 875mg hoặc 500mg.
Liều dùng Amoxicillin cho bệnh nhi > 3 tháng tuổi
Bệnh Tai / Mũi / Họng/ Cấu trúc da bộ phận sinh dục: Mức độ bệnh nhẹ vừa phải, liều dùng 25mg/kg/ngày, chia liều dùng trong 12 giờ. Hoặc 20mg/kg/ngày chia liều dùng trong 8 giờ. Nếu bệnh nặng 45mg/kg/ngày chia liều dùng nhiều lần trong 12 giờ. Hoặc 40mg/kg/ngày chia liều dùng trong 8 giờ.
Đối với bệnh đường hô hấp dưới: 45mg/kg/ngày hoặc 40mg/kg/ngày.
Liều dùng Amoxicillin ở trẻ em và trẻ sơ sinh có tuổi ≤ 3 tháng tuổi
Đối với lứa tuổi này, nên sử dụng Amoxicillin hỗn dịch nhỏ giọt trẻ em.
Thuốc kháng sinh Amoxicillin được sử dụng trong điều trị nhiễm trùng (4)
Tôi nên dùng Amoxicillin như thế nào?
Uống Amoxicillin chính xác theo chỉ định của bác sĩ. Thực hiện theo tất cả các hướng dẫn trên nhãn thuốc của bạn và đọc tất cả các hướng dẫn thuốc hoặc tờ hướng dẫn.
Uống Amoxicillin cùng một lúc mỗi ngày.
Một số dạng Amoxicillin có thể được dùng cùng hoặc không có thức ăn. Kiểm tra nhãn thuốc của bạn để xem bạn có nên uống thuốc mediicne với thức ăn hay không.
Lắc hỗn dịch uống (chất lỏng) trước khi bạn đo liều.
Đo thuốc dạng lỏng với ống tiêm định lượng được cung cấp, hoặc sử dụng thiết bị đo liều thuốc (không phải thìa bếp). Bạn có thể trộn chất lỏng với nước, sữa, sữa bột trẻ em, nước ép trái cây hoặc rượu gừng. Uống tất cả hỗn hợp ngay. Không lưu lại để sử dụng sau.
Bạn phải nhai viên thuốc nhai trước khi nuốt.
Nuốt toàn bộ thuốc thông thường và không nghiền nát, nhai hoặc phá vỡ nó.
Bạn sẽ cần xét nghiệm y tế thường xuyên.
Nếu bạn đang dùng Amoxicillin với clarithromycin hoặc lansoprazole để điều trị loét dạ dày , hãy sử dụng tất cả các loại thuốc của bạn theo chỉ dẫn. Đọc hướng dẫn thuốc hoặc hướng dẫn bệnh nhân được cung cấp với mỗi loại thuốc. Không thay đổi liều hoặc lịch dùng thuốc mà không có lời khuyên của bác sĩ.
Sử dụng thuốc này trong thời gian quy định đầy đủ, ngay cả khi các triệu chứng của bạn nhanh chóng cải thiện. Bỏ qua liều có thể làm tăng nguy cơ nhiễm trùng kháng thuốc. Amoxicillin sẽ không điều trị nhiễm virus như cúm hoặc cảm lạnh thông thường .
Không dùng chung thuốc này với người khác, ngay cả khi họ có cùng triệu chứng với bạn.
Thuốc này có thể ảnh hưởng đến kết quả của một số xét nghiệm y tế. Nói với bất kỳ bác sĩ nào điều trị cho bạn rằng bạn đang sử dụng thuốc này.
Điều gì xảy ra nếu tôi bỏ lỡ một liều?
Bỏ qua liều đã quên và sử dụng liều tiếp theo của bạn vào thời gian thường xuyên. Không sử dụng hai liều cùng một lúc.
Điều gì xảy ra nếu tôi quá liều?
Tìm kiếm sự chăm sóc y tế khẩn cấp.
Thuốc kháng sinh Amoxicillin được sử dụng trong điều trị nhiễm trùng (5)
Tôi nên tránh những gì khi dùng Amoxicillin?
Thuốc kháng sinh có thể gây tiêu chảy, có thể là dấu hiệu của nhiễm trùng mới. Nếu bạn bị tiêu chảy chảy nước hoặc có máu, hãy gọi cho bác sĩ trước khi sử dụng thuốc chống tiêu chảy.
Những tác dụng phụ có thể gây ra thuốc Amoxicillin
Amoxicillin có thể gây ra tác dụng phụ. Hãy cho bác sĩ của bạn nếu bất kỳ triệu chứng nào là nghiêm trọng hoặc không biến mất:
Buồn nôn
Nôn
Bệnh tiêu chảy
Thay đổi khẩu vị
Đau đầu
Một số tác dụng phụ có thể nghiêm trọng. Nếu bạn gặp bất kỳ triệu chứng nào trong số này, hãy ngừng dùng amoxicillin và gọi bác sĩ ngay lập tức hoặc điều trị y tế khẩn cấp:
Phát ban
Mụn nước da hoặc bong tróc
Ngứa
Tổ ong
Khò khè
Khó nuốt hoặc thở
Sưng mặt, cổ họng, lưỡi, môi và mắt
Tiêu chảy nặng (phân có nước hoặc có máu) có thể xảy ra khi có hoặc không có sốt và co thắt dạ dày (có thể xảy ra đến 2 tháng hoặc hơn sau khi điều trị)
Amoxicillin có thể gây ra tác dụng phụ khác. Gọi cho bác sĩ nếu bạn có bất kỳ vấn đề bất thường trong khi dùng thuốc này.
Tương tác thuốc
Tương tác thuốc có thể làm thay đổi khả năng hoạt động của thuốc hoặc gia tăng ảnh hưởng của các tác dụng phụ. Tài liệu này không bao gồm đầy đủ các tương tác thuốc có thể xảy ra. Hãy viết một danh sách những thuốc bạn đang dùng (bao gồm thuốc được kê toa, không kê toa và thực phẩm chức năng) và cho bác sĩ hoặc dược sĩ của bạn xem. Không được tự ý dùng thuốc, ngưng hoặc thay đổi liều lượng của thuốc mà không có sự cho phép của bác sĩ.
Acrivastine
Bupropion
Chlortetracycline
Demeclocycline
Doxycycline
Lymecycline
Meclocycline
Methacycline
Methotrexate
Minocycline
Oxytetracycline
Rolitetracycline
Tetracycline
Venlafaxine
Warfarin
Acenocoumarol
Bảo quản thuốc Amoxicillin như thế nào?
Bảo quản thuốc ở nhiệt độ phòng, không để ở nơi có độ ẩm, nhiệt độ cao và có ánh nắng.
Bạn có thể cất dung dịch amoxicillin vào tủ lạnh nhưng đừng để đông đá. Vứt bỏ bất kỳ loại dung dịch thuốc nào không được sử dụng trong vòng 14 ngày sau khi đã được sử dụng lần đầu tiên.
Nguồn uy tín: https://canets.com/
Nguồn tham khảo
Amoxicillin cập nhật ngày 29/04/2020 :
https://en.wikipedia.org/wiki/Amoxicillin
Amoxicillin cập nhật ngày 29/04/2020 :
https://medlineplus.gov/druginfo/meds/a685001.html
The post Amoxicillin appeared first on CaNets.
from CaNets Canets là trang tin tức tổng hợp về sức khỏe, sắc đẹp, ẩm thực…với mục đích chia sẻ những kiến thức bổ ích cho đọc giả mang lại những kiến thức hỗ trợ sức khỏe và sức khỏe tốt đó là những gì Canets hướng đến. website: https://canets.com/ SĐT: 0933249921 Địa chỉ: 81 Cách Mạng Tháng Tám, Phường Phạm Ngũ Lão, Quận 1, Thành Phố Hồ Chí Minh
0 notes
Text
एंटीबायोटिक एंजेक्शन के हिन्दी नाम Antibiotics Injection Hindi Name
हर तरह की के एंटीबायोटिक दवा इंजेक्शन लिस्ट निम्न प्रकार से है। एंटीबायोटिक इंजेक्शन सूची क्रम में दर्शाया गया है। जिससे ज्ञात करने में आसानी रहेगी। बहु मात्रा में उपयोग किये जाने जाने एंटीबायोटिक इंजेक्शन इस प्रकार से हैंः Aminoglycosides / अमिनोग्लिक्साइड इंजेक्शन एमिकासिन / Amikacin जेंटामीसिन / Gentamicin प्लाजोमाइसिन / Plazomicin स्ट्रेप्टोमाइसिन / Streptomycin टोबरामाय्सिन / Tobramycin injection Carbapenems / कार्बापेमेनम इंजेक्शन डॉरीपेनेम / Doripenem ऐरटापेनम / Ertapenem इमीपेनेम सिलास्टिन / Imipenem Cilastatin मेरोपेनम / Meropenem मेरोपेनम ववोबैकटम / Meropenem / Vaborbactam Cephalosporins / कैफलोस्पोरिन इंजेक्शन सेफाज़ोलिन / Cefazolin सेफेपिम / Cefepime सेफोटैक्सिम / Cefotaxime सिफोटिटेन / Cefotetan सेफोक्सिन / Cefoxitin सेफ्टरॉलिने / Cftaroline सेफ्टाज़ीडीम / Ceftazidime सेफ्टाज़ीडीम आविबेकटम / Ceftazidime Avibactam ताज़ोबक्तम सेफ्तॉलोज़ने / Ceftolozane Tazobactam सेफ्ट्रैक्सोन / Ceftriaxone सेफ्युरोक्सिम सोडियम / Cefuroxime Sodium Fluoroquinolones / फलोरोक्विनोलोन इंजेक्शन सिप्रोफ्लोक्सासिन / Ciprofloxacin डेलाफ्लोक्सासिन / Delafloxacin लिवोफ़्लॉक्सासिन / Levofloxacin मॉक्सिफ्लौक्सासिन / Moxifloxacin Otherwise Classified / अन्य क्लास इंजेक्शन प्रकार एजीथ्रोमाइसिन / Azithromycin
अज़ट्रेनाम / Aztreonam काप्रेओमाइसिन / Capreomycin क्लोरमफेनिकॉल / Chloramphenicol क्लींडामाइसिन / Clindamycin कोलिस्टिमेथेट सोडियम / Colistimethate Sodium डालबावेनसिन / Dalbavancin डैल्फोप्रिस्टिन क़ुंनयूप्रिस्टीन / Dalfopristin / Quinupristin डैप्टोमायसिन / Daptomycin इरिथ्रोमाइसिन / Erythromycin इसोनियाज़िद / Isoniazid लिंकमैकिन / Lincomycin लिनज़ोलिड / Linezolid मैट्रोनिडाज़ोल / Metronidazole ओरितवानसिन / Oritavancin रिफाम्पिसिन / Rifampin सल्फामेथोक्साज़ोल त्रिमेटहोपरिम / Sulfamethoxazole Trimethoprim टेडिज़ोलिड / Tedizolid टेलावेनसिन / Telavancin टिगेसिक्लिन / Tigecycline वनकयसन / Vancomycin Penicillins / पेनिसिलिन इंजेक्शन
एम्पिसिलिन / Ampicillin एम्पिसिलिन सलबेक्टम / Ampicillin Sulbactam नफसिल्लिन / Nafcillin ओक्सासिल्लिन / Oxacillin पेनिसिलिन / Penicillin पेनिसिलिन बेंज़ाथिन /Penicillin Benzathine
पेनिसिलिन ताज़ोबक्तम / Piperacillin Tazobactam टिकार्सिलीन क्लेव्यूलेनेट / Ticarcillin Clavulanate Tetracyclines / टेट्रासाइक्लिन इंजेक्शन डॉक्सीसाइक्लिन / Doxycycline एरावेसीक्लिन / Eravacycline मिनोसाय्कलिन / Minocycline ओमाडासायक्लिन / Omadacycline
from Blogger http://www.margdarsan.com/2020/03/antibiotics-injection-hindi-name.html
0 notes